Accesibilidad geográfica a servicios de salud y mortalidad infantil en Argentina (2022)
Geographic accessibility to health services and infant mortality in Argentina (2022)
Geográfica Digital, vol. 22, núm. 44, 2025
Universidad Nacional del Nordeste
ARTÍCULOS LIBRES
Recepción: 23 julio 2025
Aprobación: 10 octubre 2025

Resumen: El sistema de salud público desempeña un papel fundamental para reducir inequidades en salud, de allí la importancia de comprender la relación entre la distribución de los recursos que lo componen y la salud de la población. Para contribuir al respecto, el objetivo del trabajo fue determinar si existe una asociación significativa entre el acceso geográfico a los servicios de salud públicos de mediana y alta complejidad y la tasa de mortalidad infantil (un indicador del estado de salud de la población) en Argentina en 2022. Para ello, se realizaron análisis descriptivos, relacionales y espaciales, y se construyó un modelo de regresión basado en diferentes fuentes de información. Los resultados evidenciaron una asociación estadísticamente significativa entre el tiempo promedio de llegada al centro de salud de mediana y alta complejidad más cercano y la tasa de mortalidad infantil. Se requiere repensar la distribución territorial de los servicios de salud involucrados.
Palabras clave: Sistemas de Salud, Acceso a Servicios de Salud, Planificación Hospitalaria, Mortalidad Infantil, Argentina.
Abstract: The public health system plays a fundamental role in reducing health inequities, hence the importance of understanding the relationship between the distribution of its resources and the health of the population. To contribute in this regard, the objective of this paper was to determine if there is a significant association between geographical access to medium and high-complexity public healthcare services and the infant mortality rate (an indicator of population health) in Argentina in 2022. To do this, descriptive, relational and spatial analyzes were carried out, and a regression model was built based on different sources of information. The results showed a statistically significant association between the average arrival time to the nearest medium and high-complexity healthcare center and the infant mortality rate. It is necessary to rethink the territorial distribution of the healthcare services involved.
Keywords: Health Systems, Access to Health Services, Hospital Planning, Infant Mortality, Argentina.
1. Introducción
Las inequidades en salud hacen referencia a desigualdades injustas que pueden ser evitadas. A su vez, representan un impedimento para alcanzar el desarrollo sostenible de las poblaciones. De allí que la comunidad internacional haga énfasis en su reducción, instando a los países a cumplir con este propósito mediante el despliegue de diversas acciones (Naciones Unidas, 2015).
La reducción de inequidades en salud exige identificar los factores que las propician. La literatura colabora ampliamente con esta tarea, destacando entre múltiples factores al sistema de salud público (Organización Panamericana de la Salud [OPS], 2012). Se trata de un recurso clave para atenuar las disparidades que otros factores promueven, y su organización y responsabilidad competen exclusivamente a los Estados (Bossio et al., 2020; De La Guardia Gutiérrez & Ruvalcaba Ledezma, 2020).
La Organización de las Naciones Unidas [ONU] establece que los Estados deben garantizar universalmente la accesibilidad a establecimientos, bienes y servicios de salud públicos oportunos, de calidad y adaptados a las características de la población destinataria. Atender a esta cuestión constituye un imperativo para los Estados, los cuales, mediante la ratificación de tratados internacionales de derechos humanos y la adopción de planes de desarrollo, asumen la responsabilidad de asegurar el máximo nivel posible de salud en toda la población y de llevar adelante las medidas necesarias para cumplir con este compromiso con igualdad de oportunidades y sin discriminación de índole alguna (Organización de las Naciones Unidas [ONU]. Oficina del Alto Comisionado de Derechos Humanos [OACNUDH], 2008).
Según Penchansky &Thomas (1981), el concepto de accesibilidad en salud abarca al menos cinco dimensiones: accesibilidad geográfica, disponibilidad, aceptabilidad, asequibilidad y adecuación. Posteriormente, Gulliford et al. (2002) añaden la dimensión organizativa. Estas dimensiones interactúan entre sí y determinan, en conjunto, el acceso efectivo a la atención sanitaria.
En particular, la accesibilidad geográfica hace referencia a la localización y organización de los recursos apropiadamente en el territorio. Su consideración mitiga la influencia de una barrera inicial para el acceso a la salud por parte de personas residentes en territorios rurales o periféricos, generalmente más desventajadas en el ejercicio de sus derechos en comparación con otros sectores de la población. A su vez, contrarresta los efectos de otras barreras para este acceso, tales como las económicas y las culturales (Ponce, 2015).
Tal es la importancia de la accesibilidad geográfica a los servicios de salud, que la misma ha sido ampliamente abordada en el mundo (Escalona Orcao & Díez Cornago, 2003; Garrocho, 1993; Hernández Gene & Garnica Berrocal, 2017; Rodríguez Díaz, 2014; Rojas Moreno et al., 2023). También lo ha sido la relación entre esta accesibilidad y la mortalidad en las primeras etapas de la vida, destacándose que para reducir la segunda es preciso planificar estratégicamente la ubicación de los establecimientos de salud en todos sus niveles (Okwaraji et al., 2012; Oliphant et al., 2021; Rojas-Gualdrón & Caicedo-Velásquez, 2017; Karra et al., 2017).
Para concretar la accesibilidad geográfica a los recursos sanitarios públicos por parte de toda la población se requiere, entre otros aspectos, contar con información acerca del funcionamiento del sistema de salud en el territorio. En la República Argentina, esta información es limitada (Dirección Nacional de Maternidad e Infancia, 2018), por lo que son escasos los estudios que analizan la relación entre la accesibilidad geográfica a los servicios públicos de salud y las inequidades en salud propiamente dichas. Por el contrario, son más frecuentes las investigaciones que buscan comprender a estas últimas mediante indicadores sintéticos del estado de salud de la población, como es el caso de la tasa de mortalidad infantil [TMI] (Dirección de Estadísticas e Información de Salud de la Nación [DEIS], 2024; Spinelli et al., 2000). Es así que una porción importante de los antecedentes hace foco en el análisis de la evolución temporal de la TMI en distintos ámbitos geográficos (Bertone et al., 2023; Bossio & Arias, 2001; Celton & Ribotta, 2004; Finkelstein et al., 2016; Tumas et al., 2021). Asimismo, existen contribuciones que evidencian profundas desigualdades territoriales en la distribución de las muertes infantiles, lo que se asocia frecuentemente a la presencia de disparidades en las condiciones de vida, y más específicamente a la pobreza (Abriata & Fandiño, 2010; Arias-Montes, 2024; Bossio et al., 2020; Buchbinder, 2008; Celton & Ribotta, 2004; Longhi, 2013; Marro & Fattore, 2018; Tuñón & Maljar, 2024).
Es en razón de esto último que la relación inversa entre la TMI y el nivel socioeconómico de la población ha sido probada en numerosas oportunidades (Abriata & Fandiño, 2010; Buchbinder, 2008; Longhi, 2013; Marro & Fattore, 2018). Sin embargo, menos se ha escrito en el país sobre la organización del sistema de salud público y la responsabilidad del Estado en la expresión diferencial de las muertes en el territorio, lo que en definitiva se traduce en un acceso inequitativo a servicios de salud que se supone deberían ser asegurados para el conjunto de la población.
Entre las hipótesis ligadas a esta responsabilidad, se alude a la inadecuada distribución espacial de los niveles de complejidad de los servicios de salud públicos, mayormente en lo concerniente a prácticas diagnósticas y/o terapéuticas más complejas. Más grave aún, ante la falta de proximidad a un establecimiento público de mediana o alta complejidad, las opciones disponibles estarían solo en manos del sector privado, al cual se accede con cobertura de salud (privada o sindicada) o mediante el pago de los servicios de forma particular. Por consiguiente, las diferencias en el valor de la TMI no se relacionarían con la ausencia de establecimientos de salud pública, sino más bien con inequidades en la distribución de los niveles de complejidad. Ello propiciaría la derivación de personas con demandas de salud más complejas hacia nosocomios más alejados geográficamente, obstaculizando así el acceso a los servicios (Tafani et al., 2007).
Para contribuir a este campo del conocimiento, el objetivo de la investigación fue determinar si existe una asociación significativa entre la accesibilidad geográfica a los servicios de salud públicos de mediana y alta complejidad y la TMI en Argentina en el año 2022. Se adoptó un enfoque cuantitativo, ecológico y transversal, a escala departamental, partiendo de la hipótesis de que la distancia a los servicios de salud públicos de mediana y alta complejidad —más allá de la existencia de establecimientos de primer nivel— puede estar asociada a mayores niveles de mortalidad infantil en determinadas jurisdicciones. Interesó aportar evidencia respecto de la capacidad del sistema de salud pública del país para satisfacer adecuadamente las demandas de salud de mayor complejidad para todos sus habitantes, considerando uno de los indicadores más utilizados para dar cuenta del estado de salud de la población en general.
2. Marco Teórico y antecedentes
2.1 Accesibilidad geográfica y desigualdades territoriales en salud
El estudio de las inequidades en salud ha cobrado creciente relevancia en las últimas décadas, en tanto expresa desigualdades injustas y evitables que obstaculizan el desarrollo sostenible de las poblaciones (ONU, 2015). La literatura ha identificado múltiples factores que contribuyen a estas inequidades, entre los cuales el sistema público de salud ocupa un lugar central (Organización Panamericana de la Salud [OPS], 2019). Su organización y distribución territorial son responsabilidad de los Estados, que deben garantizar el acceso universal, oportuno y de calidad a los servicios sanitarios (OACNUDH, 2008). En este marco, la accesibilidad en salud constituye una categoría clave para comprender los mecanismos mediante los cuales las poblaciones logran —o no— concretar el derecho a la salud.
Según Penchansky y Thomas (1981), la accesibilidad se compone de cinco dimensiones: geográfica, disponibilidad, aceptabilidad, asequibilidad y adecuación, a las que Gulliford et al. (2002) añadieron la dimensión organizativa. Estas dimensiones interactúan y condicionan el acceso efectivo a la atención sanitaria. Entre ellas, la accesibilidad geográfica —relativa a la localización y distribución espacial de los recursos— representa la primera barrera que enfrentan los individuos para ejercer su derecho a la salud. Su análisis permite visibilizar las desigualdades que afectan particularmente a poblaciones rurales o periféricas, que suelen presentar mayores dificultades de acceso (Ponce, 2015).
La accesibilidad geográfica ha sido objeto de numerosas investigaciones internacionales, que han demostrado su influencia en la utilización de servicios y en los resultados en salud (Villanueba, 2010; Okwaraji et al., 2012; Oliphant et al., 2021). En el caso particular de la mortalidad infantil, se ha constatado que una mejor proximidad a establecimientos de salud —especialmente de mediana y alta complejidad— contribuye a reducir las muertes evitables en los primeros años de vida (Karra et al., 2017). Sin embargo, la literatura advierte que el acceso no depende únicamente de la presencia de servicios, sino también de su distribución jerárquica, su capacidad resolutiva y su articulación dentro del sistema público.
En Argentina, los estudios sobre mortalidad infantil han documentado persistentes desigualdades territoriales, estrechamente asociadas a condiciones socioeconómicas y a la estructura del sistema sanitario (Celton & Ribotta, 2004; Bossio & Arias, 2001; Marro & Fattore, 2018). Los trabajos de Bertone et al. (2023) y Tumas et al. (2021) muestran que, pese a la reducción general de la Tasa de Mortalidad Infantil [TMI] en las últimas décadas, subsisten brechas notorias entre provincias y departamentos. Diversas investigaciones (Abriata & Fandiño, 2010; Longhi, 2013; Arias-Montes, 2024) señalan que estas diferencias no pueden explicarse solo por la pobreza, sino también por la capacidad desigual del sistema público para garantizar atención oportuna en los distintos niveles de complejidad. La carencia o lejanía de hospitales de mediana y alta complejidad obliga en muchos casos a la derivación hacia centros distantes, incrementando los riesgos asociados a demoras en la atención (Tafani et al., 2007).
En el plano teórico, los enfoques contemporáneos de accesibilidad territorial en salud proponen integrar dimensiones espaciales y sociales del acceso (Escalona Orcao & Díez Cornago, 2003; Rodríguez Díaz, 2014). Desde esta perspectiva, la accesibilidad geográfica no se reduce a la distancia física, sino que involucra la capacidad institucional del Estado para distribuir los recursos sanitarios de manera equitativa en el territorio. De este modo, el análisis de la relación entre accesibilidad geográfica y mortalidad infantil permite evaluar indirectamente el desempeño del sistema público frente al mandato de garantizar el derecho universal a la salud. El presente estudio se inscribe en este marco teórico, buscando aportar evidencia empírica sobre la asociación entre la localización de los servicios públicos de mediana y alta complejidad y la mortalidad infantil en Argentina.
3. Materiales y Métodos
3.1. Diseño del estudio
Se llevó a cabo un estudio ecológico, transversal y cuantitativo. Este tipo de estudios resulta adecuado para explorar relaciones entre variables contextuales y de salud a nivel agregado.
La unidad de análisis fue el departamento. En Argentina, los departamentos (también conocidos como comunas o partidos) constituyen una subdivisión político-administrativa de segundo orden, luego de provincia; y cada provincia se subdivide en un conjunto de departamentos que dependen de su jurisdicción (Figura 1). Para este trabajo, se contempló un total de 525 departamentos.
3.2. Fuentes de datos
Se utilizaron diversas bases de datos públicas, seleccionadas por su cobertura nacional y disponibilidad actualizada al momento del análisis:
I. Establecimientos públicos de salud de mediana y alta complejidad con internación relevados en 2022 por el Sistema Integrado de Información Sanitaria Argentino [SISA] (Ministerio de Salud, 2024).
II. Censo Nacional de Población, Hogares y Viviendas 2010 (Instituto Nacional de Estadísticas y Censos - INDEC), a nivel de radio censal.
III. Información espacial a nivel radio censal para 2010 incluidos en el paquete GEOAR del entorno R (Nicolini et al., 2024).
IV. Red vial OpenStreetMap (OpenStreetMap contributors, 2017).
V. Datos vitales por departamento (nacimientos y defunciones) de la DEIS, años 2017-2022.
Entre las limitaciones de las fuentes, se reconoce el uso de datos censales de 2010, cuya antigüedad puede afectar la precisión de algunas variables socioeconómicas y geográficas. Además, en el caso de la provincia de Tierra del Fuego, Antártida e Islas del Atlántico Sur, solo se contó con información para los departamentos de Río Grande y Ushuaia.
Cabe agregar que, al trabajarse con datos secundarios oficiales anonimizados, el estudio no requirió de consentimiento informado.
3.3. Definición y construcción de variables
Se consideraron las siguientes variables principales:
- Tasa de mortalidad infantil [TMI] (por mil nacidos vivos) (variable dependiente). Esta variable fue calculada de forma clásica (defunciones de menores de 1 año / nacidos vivos × 1000). En departamentos que no contabilizaron defunciones infantiles en 2022, se tomaron los valores más recientes disponibles entre 2017 y 2021. En 15 departamentos sin datos, se imputó el promedio de departamentos vecinos. Ambos ajustes fueron realizados a fin de dotar de robustez a los resultados alcanzados (la cual requiere que la TMI asuma valores distintos de 0), sobre todo en departamentos con escaso número de habitantes (Silva Ayçaguer et al., 2003).
- Tiempo promedio de acceso a pie al efector de salud público de mediana y alta complejidad más cercano (en minutos) (variable independiente). Esta variable se utilizó para dar cuenta de la accesibilidad geográfica a los servicios de salud más cercanos de segundo y/o tercer nivel de atención, según la categorización oficial del Ministerio de Salud (Ministerio de Salud, 2024). Su elección se fundamentó en investigaciones que señalan su influencia en la probabilidad de diagnóstico de enfermedades, y en la duración y finalización de los tratamientos médicos asociados (Beardsley et al., 2003). La forma de operacionalización responde a su condición de estándar interpretativo directo, que permite la comparabilidad con otros estudios y refleja con mayor fidelidad el acceso en zonas de baja motorización (Oliphant et al., 2021; Vázquez Brust et al., 2018).
Para obtener la variable, se siguió la metodología desarrollada por Vazquez-Brust y colaboradores (Vazquez Brust et al., 2018), que utiliza un motor de ruteo de código abierto [OSRM] para estimar la distancia a pie a través de la red vial hacia el efector de salud de mediana/alta complejidad más cercano disponible mediante: a) el cálculo de la ruta más corta por vías públicas entre pares de coordenadas origen-destino (Giraud, 2022), establecidas a partir de la selección de cinco (5) puntos aleatorios al interior de cada radio censal y el centro de salud más cercano en cada caso; y b) el promedio de las distancias obtenidas en el primer paso para cada radio censal y su posterior agrupamiento por departamento. Para radios censales con áreas no urbanizadas, sin vías ni caminos disponibles, la distancia a pie fue imputada a partir de la distancia lineal al efector de salud de mediana/alta complejidad más cercano.
Cabe agregar que, para el cálculo de la variable, no se consideraron las postas sanitarias ni los centros de salud de primer nivel (como unidades sanitarias básicas), ya que estos no cuentan con servicios especializados o internación. Tampoco se incluyeron los asilos, bajo el supuesto de que no aportan servicios de salud de alta complejidad para la población en general.
Asimismo, se contemplaron cuatro variables de control:
- Tiempo promedio de acceso a pie al establecimiento público de salud más cercano de cualquier nivel de atención (en minutos). La inclusión de esta variable fue realizada con la intención de explorar si la accesibilidad general al sistema de salud tiene un impacto diferenciado en relación con prestaciones especializadas. Fue obtenida con la misma metodología que la variable independiente principal, pero incorporando toda la red de efectores del sector público relevada en 2022, sin restricción por nivel de complejidad (centros de atención primaria, postas sanitarias, unidades sanitarias rurales, centros integradores comunitarios, etc.)
- Población sin cobertura de salud (en porcentajes). Esta variable fue obtenida a partir de datos relevados en el Censo 2010.
- Población residente en localidades rurales (en porcentajes). También calculada con base en los resultados del Censo 2010.
- Índice de Nivel Socioeconómico [NSE]. Esta variable fue tomada del trabajo de Vazquez-Brust y colaboradores (Vazquez Brust et al., 2018), quienes la desarrollaron a partir de la combinación de un conjunto de variables relativas a la educación, al empleo y a las características de la vivienda contempladas en el Censo 2010. La misma fue utilizada como una aproximación a las condiciones de vida de la población, teniendo en cuenta que numerosas contribuciones documentan una relación inversa entre estas condiciones y la TMI (Abriata & Fandiño, 2010; Buchbinder, 2008; Longhi, 2013; Marro & Fattore, 2018).
3.4. Procedimientos analíticos
Se desarrollaron análisis descriptivos, espaciales y relacionales. Se aplicaron los procedimientos detallados a continuación:
I. Análisis espacial
- Cálculo de autocorrelación espacial global mediante el Índice de Moran Global [IMG], empleando una matriz de pesos basada en vecinos contiguos tipo Queen de primer orden (Siabato & Guzmán-Manrique, 2019).
- Identificación de clústeres significativos mediante estadísticos LISA (Anselin Local Moran).
- Confección de mapas temáticos con la distribución de las variables estudiadas y los resultados derivados de los procedimientos detallados anteriormente.
II. Construcción de modelo de regresión lineal múltiple
Se aplicó una regresión lineal multivariado a nivel de departamentos para evaluar la asociación entre TMI y accesibilidad geográfica, controlando por las variables explicitadas. Este modelo fue elegido por su carácter exploratorio y su facilidad interpretativa en una primera aproximación nacional.
La inclusión de las variables en el modelo fue realizada con el método ENTER, y se verificó la colinealidad usando el factor de inflación de la varianza [FIV] y la tolerancia [T]. Se consideró una significación estadística de p<0,05 y se aplicó el test de Shapiro-Wilk para evaluar el cumplimiento del supuesto de normalidad. Se utilizó el estadístico Durbin-Watson para detectar correlaciones entre residuos. Adicionalmente, se consideraron los resultados de la prueba ANOVA.
Todos los desarrollos metodológicos se apoyaron en procesamientos ejecutados con el software ‘R’, el paquete de georreferenciación ‘GEOAR’ y el paquete de ruteo de alta performance de código abierto Open Source Routing Machine [OSRM]. Complementariamente, se recurrió a la aplicación GeoDA, versión 1.14.0.24 para la elaboración de los mapas temáticos.
Finalmente, se agrega que, al momento de presentar los resultados, en algunos casos se utilizaron las unidades de medida ‘horas’ en lugar de ‘minutos’ y ‘provincia’ en reemplazo de ‘departamentos’ con la intención de facilitar su lectura e interpretación.
4. Resultados
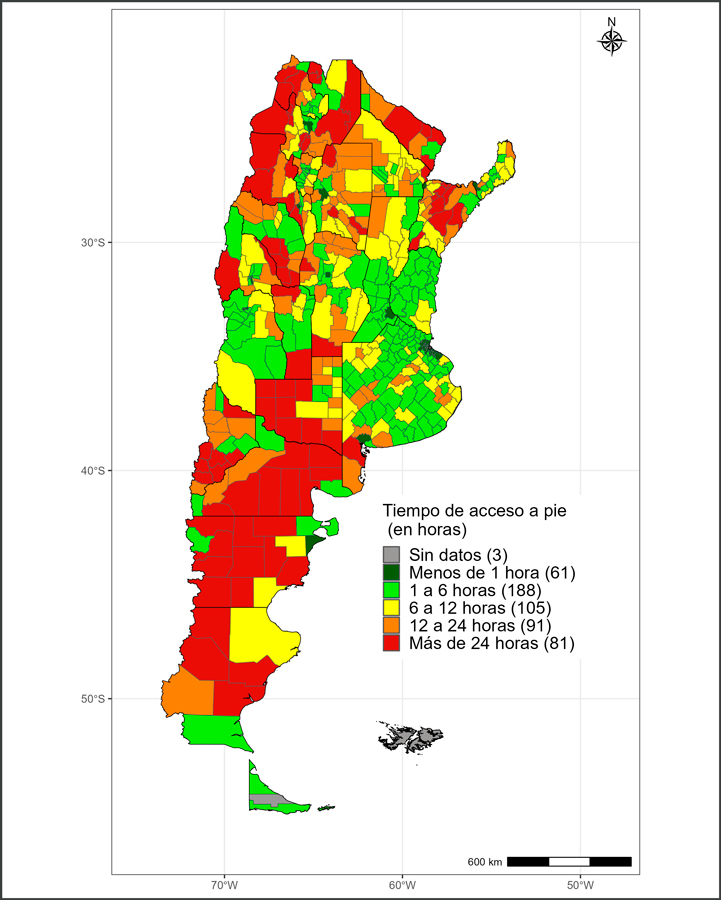
La Figura 2 exhibe el tiempo promedio de acceso a pie al efector de salud público de mediana y alta complejidad más cercano para cada departamento, medido en horas. Una primera lectura sugiere que, en 2022, el país estaba dividido en dos (2) grandes grupos: por un lado, las personas que ocupaban la mitad del territorio llegaban caminando a los establecimientos de salud más cercanos en un plazo de hasta 6 horas. Por otro lado, las que habitaban en el resto del país requerían más tiempo para cumplir con este propósito.
La Figura 2 también muestra que los habitantes de la zona central (la cual alberga a los principales centros urbanos del país, es decir, la Ciudad Autónoma de Buenos Aires y las localidades de Córdoba, Rosario, Santa Fe y Mendoza) necesitaron menos tiempo para acceder a los establecimientos de salud estudiados. Por el contrario, quienes residían en el noroeste y noreste, más precisamente en territorios colindantes con países limítrofes, enfrentaron serias dificultades geográficas para acceder a los servicios y prestaciones en cuestión, junto con aquellas personas que vivían en el sur del país. Nótese que el tiempo promedio de acceso a centros de estas características supera en una parte importante de estos departamentos las 24 horas.
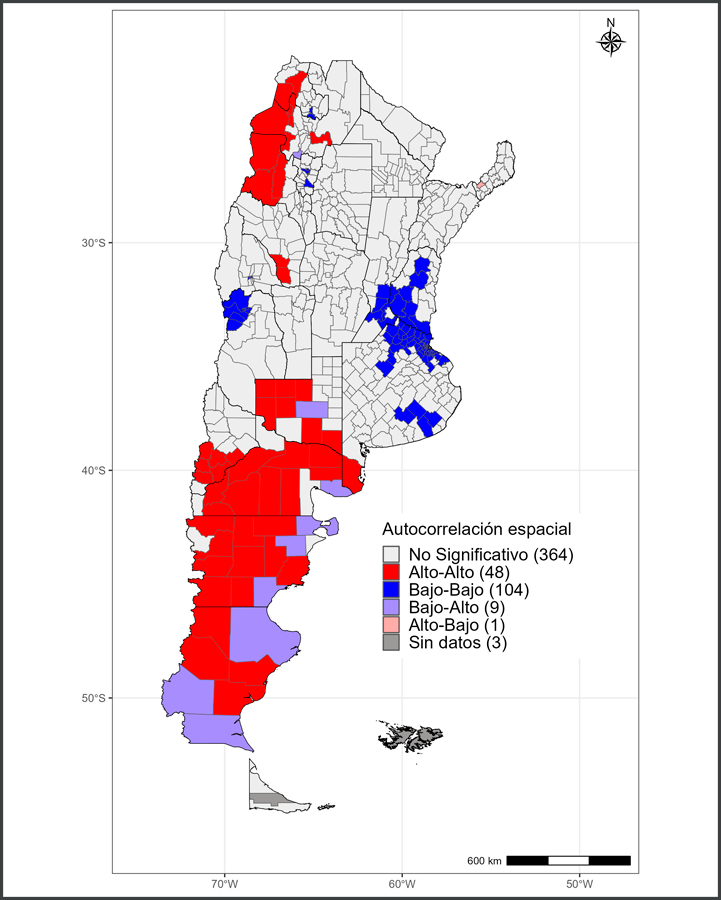
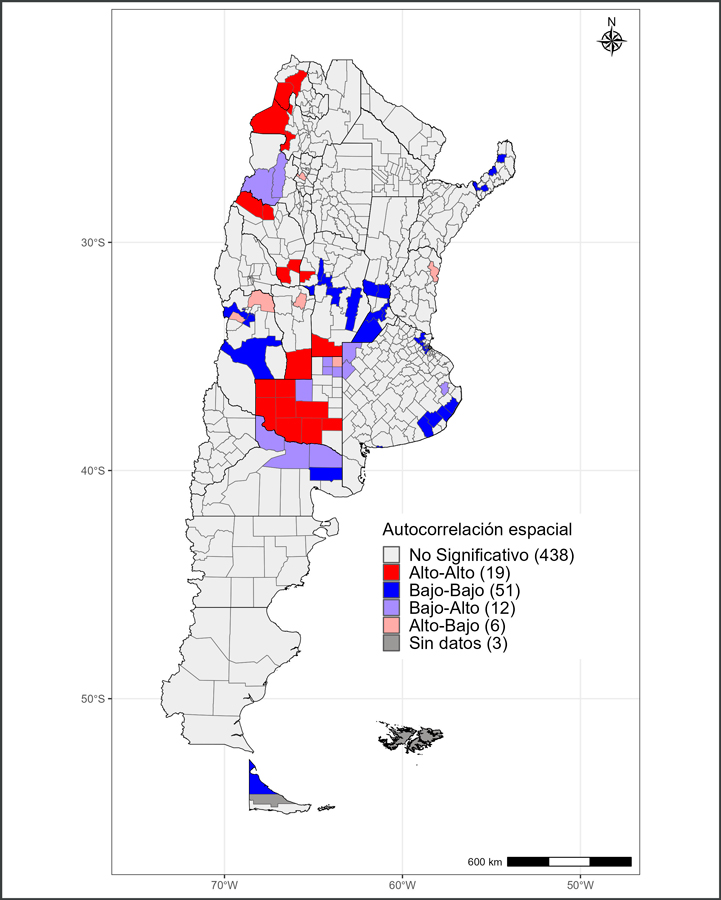
El análisis de autocorrelación espacial (Figura 3) reveló la presencia de clústeres de mayor concentración de la variable de interés en la mayoría de los departamentos del sur y en algunas zonas del noroeste del país (departamentos puneños principalmente). Como contrapartida, los núcleos de menor concentración se localizaron al norte de la provincia de Buenos Aires, en los departamentos aledaños a la misma pertenecientes a Entre Ríos y Santa Fe, y en los departamentos del noroeste de Mendoza. En este caso, el IMG asumió un valor igual a 0,484, lo que se traduce en una tendencia a la concentración moderada.
La Figura 4, por su parte, evidencia una marcada desigualdad en relación a la distribución espacial de la mortalidad infantil. Es así que, a primera vista, aparecen territorios críticos situados por fuera del área central del país, conformado por aglomeraciones de departamentos con TMI máxima. En tal sentido, un 20 % de los departamentos del país poseen TMI superiores al 15 por mil.
La lectura simultánea de las Figuras 2 y 4 reflejó una correspondencia parcial entre la TMI y el tiempo promedio de llegada a pie a establecimientos de salud de mediana y alta complejidad. En efecto, se destacan el Nor-Noroeste, Nor-Patagonia y Patagonia, y otros departamentos distribuidos en diferentes lugares de Argentina, como en provincia de Buenos Aires, los cuales se presentaron como territorios con mayores TMI y, a su vez, una menor accesibilidad a los servicios de salud en términos geográficos.
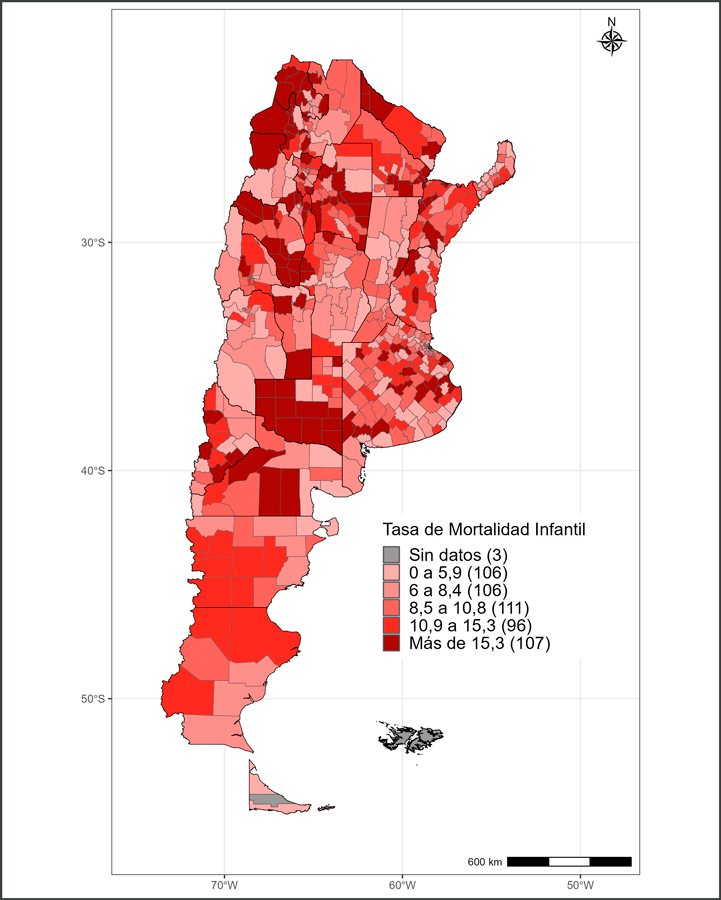
Complementando los resultados anteriores, la Figura 5 muestra que los clústeres de mayor concentración de TMI se correspondieron con al menos dos zonas del país: por un lado, el sur de Córdoba y algunos departamentos de La Pampa y San Luis; por otro lado, la provincia de La Rioja y la zona de Puna. Como contrapartida, las zonas de menor concentración de TMI registraron una distribución más heterogénea en el territorio (17 partidos bonaerenses adjuntos a la Ciudad Autónoma de Buenos Aires y al sur de esa provincia, otros del centro de Córdoba y el sur de Santa Fe, varios departamentos de Mendoza, Misiones y Catamarca, y unas pocas jurisdicciones patagónicas). Estos resultados son parcialmente avalados por el IMG, el cual fue de 0,172, valor asociado a un patrón de concentración bajo.
La aplicación del modelo de regresión lineal múltiple mostró una relación estadísticamente significativa entre la TMI y el tiempo promedio de acceso a pie a un establecimiento de salud de mediana y/o alta complejidad (β= 0,002; IC95%= 0,001/0,003; rP = 0,155). Si bien la dirección de la asociación es coherente con lo esperado —la TMI aumenta en 0,002 por cada minuto que se tarda en acceder a pie a un establecimiento especializado—, la magnitud del efecto es baja, lo que sugiere que este factor, aunque relevante desde el punto de vista estadístico, tiene un peso limitado en la variación de la TMI a nivel departamental.
También se observó una asociación positiva entre el porcentaje de población rural y la TMI, y que dicha asociación fue de magnitud moderada (β= 0,175; IC95%= 0,125/0,226; rP = 0,361). Ello sugiere que, en contextos de mayor ruralidad, la mortalidad infantil tiende a ser más elevada Distinto fue lo que ocurrió con el resto de las variables estudiadas (tiempo de acceso a pie a cualquier establecimiento de salud público, ausencia de cobertura de salud y NSE), para las cuales no se encontró una asociación significativa con la TMI (Tabla 1).
Independientemente de las lecturas realizadas, se destaca que la capacidad explicativa del modelo fue limitada: R² = 0,187; lo que significa que solo el 18,7% de la variabilidad de la TMI puede ser explicada a partir de las variables estudiadas. Esto sugiere la existencia de otros factores estructurales que inciden en la TMI y que no fueron incluidos en el modelo. Estos factores podrían asociarse a la calidad de los servicios de salud, la disponibilidad de recursos humanos especializados, el equipamiento médico, la capacidad resolutiva de los efectores, así como aspectos vinculados a la gestión y gobernanza local del sistema sanitario. Asimismo, podrían influir factores sociales como la educación materna, el saneamiento básico, o la disponibilidad de servicios de transporte sanitario. Si bien estas variables no fueron incorporadas en el modelo, su relevancia ha sido documentada en la literatura y deben ser consideradas en futuras investigaciones.
Al margen de las limitaciones señaladas, los indicadores evaluativos del modelo resultaron aceptables. Además, el valor p de la prueba ANOVA sugirió, en todos los casos, que al menos una de las variables incluidas en el modelo se relacionó linealmente con la TMI (Tabla 1).
En resumen, la TMI fue mayor en las áreas donde fue mayor el tiempo requerido para acceder a los servicios de salud de mediana y/o alta complejidad. Estas áreas, a su vez, coinciden con zonas de alta concentración de áreas rurales, donde la distancia a los servicios de salud más complejos también es mayor.
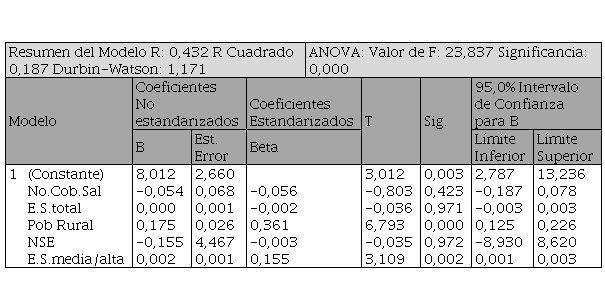
Referencias: TMI es la tasa de mortalidad infantil, No.Cob.Sal es el porcentaje de población sin cobertura en salud, E.S.total es el tiempo de acceso a pie a cualquier tipo de establecimiento público de salud, Pob Rural es el porcentaje de población rural, NSE es el indicador de nivel socioeconómico y E.S.media/alta es el tiempo promedio de acceso a pie a un establecimiento público de salud de mediana y/o alta complejidad.
Fuente: Elaboración propia a partir de información proveniente de la DEIS y el SISA.5. Discusión
El estudio de la accesibilidad geográfica a los servicios de salud ha tomado auge en los últimos tiempos pues da cuenta de desigualdades injustas que pueden ser contrarrestadas. Además, se ampara en las virtudes analíticas que brindan actualmente los sistemas de información geográfica [SIG] (Briatore et al., 2024).
En Argentina, las investigaciones sobre el tema se apoyan mayormente en entrevistas a pacientes y cálculos de distancias lineales a centros de salud de ciertas zonas sanitarias (Aveni & Ares, 2008; Buzai, 2016; De Pietri et al., 2013; Lourtau et al., 2020; Ponce, 2015; Sánchez & Tejada, 2017; Villanueba, 2010). Aunque, a diferencia de este trabajo, estas contribuciones no analizan el acceso en relación a la distribución territorial de las muertes ni estiman distancias a partir de recorridos reales con un programa de ruteo, sí concuerdan con el mismo en que trayectos más largos dificultan el acceso a la salud, siendo las zonas más alejadas de los grandes centros urbanos las más perjudicadas.
Según recomendaciones de la Organización Mundial de la Salud, el tiempo de acceso a un servicio de salud no debería superar una hora de marcha a pie o en medios de transporte ([WHO], 2019; Ashiagbor et al, 2020). Los resultados aquí presentados revelan que Argentina dista considerablemente de cumplir con este propósito, siendo el tiempo promedio de acceso de 12,7 horas a nivel nacional y superior a 12 horas para el 30% de los departamentos del país, donde residen casi 3 millones de personas. Cabe agregar que el 92% de la población del país reside en áreas urbanas, situadas mayormente en la zona central. A su vez, el país abarca un amplio territorio (cercano a 3.800.000 km2), por lo que existen grandes superficies al sur y noreste con baja densidad poblacional (Dirección Nacional de Población, s.f.). De manera que coexisten departamentos con un 100% de población urbana donde el tiempo promedio de acceso a establecimientos de salud de mediana/alta complejidad es de 34,6 minutos (valor mínimo: 10 minutos; valor máximo: 3,6 horas) con otros con 100% de población rural donde dicho promedio alcanza las 31,5 horas (valor mínimo: 5,4 horas; valor máximo: 129 horas). Esto, a su vez, evidencia la presencia de marcadas inequidades en salud en el territorio, en consonancia con la literatura de referencia (Abriata & Fandiño, 2010; Arias-Montes, 2024; Bossio et al., 2020; Buchbinder, 2008; Celton & Ribotta, 2004; Longhi, 2013; Marro & Fattore, 2018; Tuñón & Maljar, 2024).
Complementariamente, el modelo de regresión multivariado obtenido ofrece indicios de una asociación estadísticamente significativa entre la Tasa de Mortalidad Infantil (TMI) y el tiempo promedio de acceso a pie a servicios de salud de mediana y alta complejidad. Este resultado respaldaría la hipótesis planteada de que mayores distancias geográficas a los servicios de salud públicos especializados se relacionan con mayores niveles de mortalidad infantil. Asimismo, está en la línea de estudios que sostienen que la distribución geográfica de las prácticas profesionales más complejas es marcadamente heterogénea (Aveni & Ares, 2008; van Doorslaer et al., 2006).
El modelo también muestra una relación directa y significativa entre la TMI y el porcentaje de población rural. Al igual que algunos antecedentes (Escalona Orcao & Díez Cornago, 2003), esta lectura sugiere que las áreas con mayor dispersión territorial —y, por tanto, menor accesibilidad física a prestaciones más especializadas— presentan peores indicadores de salud.
Por otra parte, y a diferencia de una contribución anterior (Buchbinder, 2008), el modelo no registra una asociación significativa entre el nivel socioeconómico y la TMI. Al menos en este análisis particular, esta relación, que tampoco ha podido ser explicada en otros estudios (Tafani et al., 2007), podría interpretarse como una mayor relevancia de la dimensión geográfica respecto a la económica.
Las restantes variables contempladas en el modelo tampoco se relacionaron significativamente con la TMI. La falta de asociación con la distancia a establecimientos de salud de cualquier nivel sugiere que los servicios de atención primaria presentan una cobertura relativamente adecuada, en contraste con la limitada disponibilidad de servicios especializados en ciertas regiones. A su vez, la ausencia de un vínculo con la cobertura de salud implicaría que las inequidades geográficas no se atribuyen necesariamente a una mayor demanda o a la sobresaturación de los servicios en algunas áreas del país. Esta última lectura, sin embargo, debe realizarse con precaución, pues se ha señalado que las características de los servicios ofrecidos en cada sector geográfico están alineadas con la situación socioeconómica colectiva de la población. En otras palabras, las zonas más pobres cuentan con servicios de salud de escasos recursos y de baja calidad, lo que se traduce en mayores TMI (Benach & Muntaner, 2005).
Al margen de los hallazgos, la capacidad predictiva del modelo es baja (18,7%). En efecto, la mortalidad infantil es un fenómeno complejo, que no puede explicarse por un único factor (Bossio et al., 2020; Finkelstein et al., 2016). Es probable que otros elementos (como las condiciones socioeconómicas, la calidad y cobertura de los servicios de salud, la educación materna, o incluso factores ambientales) desempeñen un papel más decisivo en su configuración territorial. Por ello, los resultados deben interpretarse en el marco de un enfoque multicausal y contextualizado.
A su vez, la limitada capacidad explicativa del modelo condiciona el alcance de las conclusiones. La existencia de múltiples determinantes sociales, económicos, institucionales y ambientales de la mortalidad infantil no incluidos en el análisis cuantitativo podría explicar, al menos en parte, la ausencia de significación estadística en algunas relaciones esperadas. Además, dada la naturaleza observacional del estudio y las correlaciones encontradas, no es posible establecer relaciones causales ni jerarquías definitivas de influencia entre los factores analizados, por lo que algunas afirmaciones deberían relativizarse. Por ejemplo, aunque el tiempo de acceso geográfico y la ruralidad mostraron asociación con la TMI, no puede afirmarse que estos factores tengan un mayor peso explicativo que otros, como el nivel socioeconómico, sin un análisis adicional que controle por posibles interacciones o variables intervinientes.
Para comprender los resultados alcanzados se hace preciso también tener en cuenta la fragmentación y la segmentación que caracterizan al sistema de salud argentino (Capello et al., 2020; Lourtau et al., 2020). La coexistencia de subsistemas —público, seguridad social y privado— bajo diferentes jurisdicciones y sin una coordinación efectiva, genera superposición de funciones en algunos territorios y vacíos críticos en otros. Es así que algunos centros de salud cuentan con una demanda de servicios menor a la esperada (De Pietri et al., 2013), mientras que otros están sobresaturados (Lourtau et al., 2020).
La fragmentación institucional obstaculiza la planificación estratégica a escala nacional y favorece la concentración de oferta compleja en regiones con mayor desarrollo, relegando a zonas rurales o periféricas a una dependencia exclusiva del sector público, frecuentemente desfinanciado o con escasa capacidad resolutiva. En este contexto, la interacción público-privado no corrige, sino que a menudo amplifica las inequidades, dado que los servicios de alta complejidad ofrecidos por el sector privado no son accesibles para quienes carecen de cobertura o medios económicos, reproduciendo una lógica de segmentación social del acceso a la salud.
Adicionalmente, cabe considerar que las inequidades en el acceso a la salud son igualmente impulsadas por déficits en la infraestructura pública. Estos se manifiestan, por ejemplo, en la escasa proporción de establecimientos públicos con prestaciones efectivas de segundo y tercer nivel (Organización Panamericana de la Salud [OPS], 2024), el reducido número de camas disponibles para internaciones (Capello et al., 2020; Organización Panamericana de la Salud [OPS], 2024), y las malas condiciones que presentan los servicios de transporte público y las vías de circulación en determinadas zonas (De Pietri et al., 2013; Gutiérrez Puebla, 1998; Teach et al., 2006).
Otras limitaciones del estudio se relacionan con la falacia ecológica (los resultados no pueden ser extrapolados a nivel individual) y la sociologista (el estudio no incorpora variables colectivas, algo que condiciona su capacidad de capturar las dinámicas sociales e institucionales), dos cuestiones con importantes efectos sobre la capacidad predictiva del modelo. Se destaca, asimismo, el uso exclusivo de datos de mortalidad como proxy del estado de salud de la población, sin considerar que actualmente una proporción de personas conviven con enfermedades por largo tiempo (Prieto Rosas & Robello, 2023). No menos importantes resultan las diferencias interprovinciales en la cobertura y la calidad de los registros de nacimientos y defunciones, y los posibles sesgos que pueden producirse, en ese sentido, cuando se establecen comparaciones entre sectores geográficos ([DEIS], 2024; Fernández et al., 2008). Finalmente, algunos autores cuestionan la medición de la accesibilidad geográfica a través de la distancia simple, y proponen, en su reemplazo, el uso de medidas de densidad que relacionan oferta/demanda de servicios de salud (Apparicio et al., 2008; Gu et al., 2010; Wang, 2012; Yang et al., 2006).
6. Conclusiones
En Argentina, existe una asociación estadísticamente significativa entre la accesibilidad geográfica a los servicios de salud de mediana y alta complejidad y el estado de salud de la población, medido a partir de la TMI. Ello sugiere la necesidad de reevaluar la organización de los niveles de complejidad de todo el sistema de salud pública, aunque sin descuidar los esfuerzos realizados hasta al momento.
La información relativa al acceso diferencial a los servicios públicos de salud en el territorio resulta de suma relevancia para reducir las inequidades en salud de la población. En consecuencia, su producción debería ser especialmente contemplada por los sistemas de información oficial, más allá de las aproximaciones que puedan realizarse como en este caso.
Además del fortalecimiento de la producción de información para la toma de decisiones que garanticen universalmente la accesibilidad geográfica a los servicios de salud de todos los niveles, deberían atenderse a otras cuestiones. En primer lugar, sería recomendable avanzar en una política de regionalización sanitaria, que establezca áreas funcionales de atención con hospitales de segundo y tercer nivel apropiadamente localizados en función de criterios de accesibilidad efectiva y más allá de límites político-administrativos. En segundo lugar, deberían realizarse fuertes inversiones en redes de traslado sanitario, incluyendo ambulancias rurales, sistemas de transporte coordinado y, donde sea necesario, mecanismos de transporte aeromédico. Finalmente, sería deseable celebrar acuerdos interjurisdiccionales e intersectoriales que integren la oferta del sistema público con la capacidad instalada del sector privado bajo criterios de equidad y control estatal, asegurando que todos los habitantes accedan a una canasta mínima de servicios de alta complejidad.
Las políticas orientadas a promover la accesibilidad geográfica a los servicios de salud pública representan una oportunidad para alcanzar el máximo nivel posible de salud de todos los integrantes de una población. De allí la importancia de implementarlas más allá del lugar de residencia.
Referencias Bibliográficas
Abriata, M. G. & Fandiño, M. E. (2010). Abordaje de la mortalidad infantil en Argentina desde la perspectiva de las desigualdades en salud. Revista Argentina de Salud Pública, 1(2), 43-45. https://rasp.msal.gov.ar/index.php/rasp/article/view/452
Apparicio, P., Abdelmajid, M., Riva, M. & Shearmur, R. (2008). Comparing alternative approaches to measuring the geographical accessibility of urban health services: Distance types and aggregation-error issues. International Journal of Health Geographics, 7(1), 7. https://doi.org/10.1186/1476-072X-7-7
Arias-Montes, J. D. (2024). Impacto de factores socioeconómicos en la tasa de mortalidad postneonatal de Argentina: Un enfoque espacial. Geográfica digital, 21(42), 219-230. https://doi.org/10.30972/geo.21427826
Ashiagbor, G., Ofori-Asenso, R., Forkuo, E. K. & Agyei-Frimpong, S. (2020). Measures of geographic accessibility to health care in the Ashanti Region of Ghana. Scientific African, 9, e00453. https://doi.org/10.1016/j.sciaf.2020.e00453
Aveni, S. M. & Ares, S. E. (2008). Accesibilidad geográfica a los sistemas de salud y calidad de vida: Un análisis del partido de General Pueyrredón. Revista Universitaria de Geografía, 17, 255-284. https://www.redalyc.org/articulo.oa?id=383239098010
Beardsley, K., Wish, E. D., Fitzelle, D. B., O’Grady, K. & Arria, A. M. (2003). Distance traveled to outpatient drug treatment and client retention. Journal of Substance Abuse Treatment, 25(4), 279-285. https://www.jsatjournal.com/article/S0740-5472(03)00188-0/pdf
Benach, J. & Muntaner, C. (2005). Aprender a mirar la salud: Cómo la desigualdad social daña nuestra salud. El viejo topo. https://books.google.com.ar/books?id=AWkYnHyqau0C
Bertone, C. L., Andrada, M. J., Fantin, M. A. & Torres, V. E. R. (2023). Nivel y tendencia de la mortalidad en la niñez y la adolescencia en el noroeste argentino: 2000-2019. Biomento, 2(2), 2-9. https://ri.conicet.gov.ar/bitstream/handle/11336/231638/CONICET_Digital_Nro.453b080f-0fd1-462e-b086-776d3f7f8f30_C.pdf?sequence=5
Bossio, J. C. & Arias, S. J. (2001). Mortalidad Infantil en Argentina. Archivos Argentinos de Pediatría, 99(6), 547-553. https://www.sap.org.ar/docs/publicaciones/archivosarg/2001/547.pdf
Bossio, J. C., Sanchis, I., Herrero, M. B., Armando, G. A. & Arias, S. J. (2020). Mortalidad infantil y desigualdades sociales en Argentina, 1980-2017. Revista Panamericana de Salud Pública, (44:e127). https://doi.org/10.26633/RPSP.2020.127
Briatore, H., Elorza, M. E. & Estrada, M. E. (2024). Accesibilidad geográfica al primer nivel de atención de las personas mayores en una ciudad intermedia de Argentina. Población & Sociedad, 31(1), 1-28. http://dx.doi.org/10.19137/pys-2024-310103
Buchbinder, M. (2008). Mortalidad infantil y desigualdad socioeconómica en la Argentina. Tendencia temporal. Archivos Argentinos de Pediatría, 106(3), 212-218. https://www.scielo.org.ar/scielo.php?pid=S0325-00752008000300005&script=sci_arttext
Buzai, G. D. (2016). Tipología de las áreas de influencia de los Centros de Atención Primaria de Salud en la ciudad de Luján, Provincia de Buenos Aires, Argentina. Huellas, (20), 35-56. http://dx.doi.org/10.19137/huellas-2016-2003
Capello, M., Caullo, M. L., &Chincarini, A. (2020). COVID-19: ¿Cómo encontró al fragmentado sistema de salud argentino? Foco social, 9(32). IERAL - Fundación Mediterránea.
Celton, D. E. & Ribotta, B. S. (2004, septiembre 18). Las desigualdades regionales en la mortalidad infantil de Argentina Niveles y tendencias durante el siglo XX. I Congreso de la Asociación Latino-Americana de Población, Caxambú, Brasil. https://files.alapop.org/alap/images/PDF/ALAP2004_390.pdf
De La Guardia Gutiérrez, M. A. & Ruvalcaba Ledezma, J. C. (2020). La salud y sus determinantes, promoción de la salud y educación sanitaria. Journal of Negative and No Positive Results, 5(1), 81-90. https://scielo.isciii.es/pdf/jonnpr/v5n1/2529-850X-jonnpr-5-01-81.pdf
De Pietri, D., Dietrich, P., Mayo, P., Carcagno, A. & De Titto, E. (2013). Indicadores de accesibilidad geográfica a los centros de atención primaria para la gestión de inequidades. RevPanam Salud Publica, 34(6). https://journal.paho.org/sites/default/files/11--ARTI--De_Pietri--452-460.pdf)
Dirección de Estadísticas e Información de Salud de la Nación [DEIS] (2024). Estadísticas Vitales. Información Básica. Argentina. Año 2022 (Serie 5, número 66). https://www.argentina.gob.ar/sites/default/files/serie_5_nro_66_anuario_vitales_2022_3.pdf
Dirección Nacional de Maternidad e Infancia (2018). Análisis de la Mortalidad Materno Infantil. República Argentina, 2003-2012 (Boletín). Ministerio de Salud.
Dirección Nacional de Población (s.f.). Población urbana en Argentina. Evolución y distribución espacial a partir de datos censales (Informe de Diagnóstico). RENAPER, Argentina. https://www.argentina.gob.ar/sites/default/files/2021/04/poblacion_urbana_dnp30dejunio.pdf
Escalona Orcao, A. I. & Díez Cornago, C. (2003). Accesibilidad geográfica de la población rural a los servicios básicos de salud: estudio en la provincia de Teruel. Ager. Revista de Estudios sobre Despoblación y Desarrollo Rural, (3), 111-149.
Fernández, M. M., Guevel, C., Krupitzki, H., Marconi, E. & Massa, C. (2008). Omisión de registro de nacimientos y muertes infantiles: Magnitud, desigualdades y causas (1a edición). Organización Panamericana de la Salud - Ministerio de Salud. https://iin.oea.org/boletines/boletin6/publicaciones-recibidas-ing/OPS-Omision-de-registro.pdf
Finkelstein, J. Z., Duhau, M., Speranza, A., Marconi, E. & Escobar, P. (2016). Evolución de la mortalidad infantil en Argentina en el marco de los Objetivos de Desarrollo del Milenio. Archivos Argentinos de Pediatría, 114(3), 216-222. https://dx.doi.org/10.5546/aap.2016.216
Garrocho, C. (1993). Análisis de la accesibilidad a los servicios de salud y de los sistemas de información geográfica: Teoría y aplicación en el contexto del Estado de México. Estudios Demográficos y Urbanos, 8(2), 427-444. https://doi.org/10.24201/edu.v8i2.883
Giraud, T. (2022). osrm: Interface Between R and the OpenStreetMap-Based Routing Service OSRM. Journal of Open Source Software, 7(78), 4574. https://doi.org/10.21105/joss.04574
Gu, W., Wang, X. & McGregor, S. E. (2010). Optimization of preventive health care facility locations. International Journal of Health Geographics, 9(17). https://doi.org/10.1186/1476-072X-9-17
Gulliford, M., Figueroa-Munoz, J., Morgan, M., Hughes, D., Gibson, B., Beech, R. & Hudson, M. (2002). What does «access to health care» mean? Journal of Health Services Research & Policy, 7(3), 186-188. https://doi.org/10.1258/135581902760082517
Gutiérrez Puebla, J. (1998). Transporte, movilidad y turismo en los centros históricos. Ería, (47), 241-248. https://reunido.uniovi.es/index.php/rcg/article/view/1289/1208
Hernández Gene, F. J. & Garnica Berrocal, R. (2017). Accesibilidad física de la población a servicios de salud pública en San Pelayo y Cereté, Córdoba, Colombia, año 2015. Perspectiva Geográfica, 22(2). https://doi.org/10.19053/01233769.7599
Karra, M., Fink, G. & Canning, D. (2017). Facility distance and child mortality: A multi-country study of health facility access, service utilization, and child health outcomes. International Journal of Epidemiology, 46(3), 817-826. https://doi.org/10.1093/ije/dyw062
Longhi, F. (2013). Pobreza y mortalidad infantil. Una aproximación teórica al estudio de sus relaciones. Andes, 24, 325-365. http://www.redalyc.org/articulo.oa?id=12730581010
Lourtau, G. M., Giménez Prieto, B. G., Moyano, D. L., Chaui, J., Elmo, M., Spinelli, P. A. M. & Bianchi, R. O. (2020). Accesibilidad al sistema público de salud en La Matanza (1a ed.). Universidad Nacional de La Matanza.
Marro, M. J. & Fattore, G. L. (2018). Análisis de tendencia de la desigualdad en la mortalidad materno-infantil, Argentina, 1990-2010. Revista Argentina de Salud Pública, 9(35), 17-24. https://rasp.msal.gov.ar/index.php/rasp/article/view/557
Ministerio de Salud (2024, junio 15). Listado establecimientos de salud asentados en el registro federal (REFES) Abril 2022. Datos Abiertos del Ministerio de Salud. http://datos.salud.gob.ar/dataset/listado-establecimientos-de-salud-asentados-en-el-registro-federal-refes/archivo/5421da9d-007b-46e6-8a24-02e08ce5c8b0
Naciones Unidas (2015). Transformar nuestro mundo: La Agenda 2030 para el Desarrollo Sostenible [Resolución 70/1 de la Asamblea General de las Naciones Unidas]. https://documents.un.org/doc/undoc/gen/n15/291/93/pdf/n1529193.pdf?token=75Or40IVsDq7YAldJF&fe=true
Nicolini, J. P. R., Boca, P. D. & Juara, J. G. (2024). GeoAr: Argentina’s Spatial Data Toolbox. https://github.com/PoliticaArgentina/geoAr
Okwaraji, Y. B., Cousens, S., Berhane, Y., Mulholland, K. & Edmond, K. (2012). Effect of Geographical Access to Health Facilities on Child Mortality in Rural Ethiopia: A Community Based Cross Sectional Study. PLOS ONE, 7(3), e33564. https://doi.org/10.1371/journal.pone.0033564
Oliphant, N. P., Ray, N., Bensaid, K., Ouedraogo, A., Gali, A. Y., Habi, O., Maazou, I., Panciera, R., Muñiz, M., Sy, Z., Manda, S., Jackson, D. & Doherty, T. (2021). Optimising geographical accessibility to primary health care: A geospatial analysis of community health posts and community health workers in Niger. BMJ Global Health, 6(6), e005238. https://doi.org/10.1136/bmjgh-2021-005238
Organización de las Naciones Unidas [ONU] (2015). Objetivos de Desarrollo Sostenible. Nueva York: ONU. (https://www.un.org/sustainabledevelopment/es/objetivos-de-desarrollo-sostenible/)
Organización de las Naciones Unidas. Oficina del Alto Comisionado de Derechos Humanos [OACNUDH] (2008). Folleto informativo No 31: El derecho a la salud (31). Naciones Unidas. https://www.refworld.org/es/ref/infortem/oacnudh/2008/es/58915
OpenStreetMap contributors (2017). Planet dump retrieved from. https://planet.osm.org.
Organización Panamericana de la Salud [OPS] (2012). Salud en las Américas edición de 2012. Panorama regional y perfiles de país. (Publicación Científica y Técnica, núm. 636). OPS. https://iris.paho.org/handle/10665.2/3272
Organización Panamericana de la Salud [OPS] (2019). Sociedades justas: equidad en la salud y vida digna (Informe de la Comisión de la Organización Panamericana de la Salud sobre Equidad y Desigualdades en Salud en las Américas).Washington, D.C.: OPS. https://iris.paho.org/handle/10665.2/51615
Organización Panamericana de la Salud [OPS] (2024). Indicadores Básicos. Argentina 2023. OPS. https://www.paho.org/es/evidencia-e-inteligencia-para-accion-salud/indicadores-basicos-2023
Penchansky, R. & Thomas, J. W. (1981). The concept of access: definition and relationship to consumer satisfaction. Medical care, 19(2), 127–140. https://doi.org/10.1097/00005650-198102000-00001
Ponce, B. E. (2015). Análisis de la accesibilidad geográfica en la atención primaria de la salud: Estudio aplicado en los Centros Regionales de Referencias del Gran Resistencia (Chaco, Argentina). Revista de Salud Pública, 19(3), 32-44. https://doi.org/10.31052/1853.1180.v19.n3.13068
Prieto Rosas, V. & Robello, M. (2023). Manual de Demografía. Universidad de la República.
Rodríguez Díaz, V. (2014). Medición de la accesibilidad geográfica de la población a los Hospitales de Alta Resolución de Andalucía mediante herramientas SIG basadas en el análisis de redes. GeoFocus. International Review of Geographical Information Science and Technology, (11), 265-292. https://geofocus.org/index.php/geofocus/article/view/220
Rojas Moreno, K. T., Chavez Soto, T. L., Garrocho Rangel, C. & Mejía Reyes, A. (2023). Adultos mayores y unidades de salud en el Área Metropolitana de Toluca 2020-2022: Accesibilidad y localización. Estudios Socioterritoriales. Revista De Geografía, (33), 1-16. https://doi.org/10.37838/unicen/est.33-145
Rojas Gualdrón, D. F. & Caicedo Velázquez, B. (2017). Distancia al centro de atención en salud y mortalidad durante los primeros años de vida: Revisión sistemática y Metaanálisis. Revista Facultad Nacional De Salud Pública, 35(3), 420–431. https://doi.org/10.17533/udea.rfnsp.v35n3a12
Sánchez, S. E. & Tejada, H. A. (2017). Accesibilidad espacial a los servicios básicos comunes en el Gran San Juan. Revista de Geografía, XXI(21), 11-20. https://revistaiga.unsj.edu.ar/wp-content/uploads/2019/11/Art.-ACCESIBILIDAD-ESPACIAL-A-LOS-SERVICIOS-B%C3%81SICOS-COMUNES-EN-EL-GRAN-SAN-JUAN.pdf
Siabato, W. & Guzmán-Manrique, J. (2019). La autocorrelación espacial y el desarrollo de la geografía cuantitativa. Cuadernos de Geografía: Revista Colombiana de Geografía, 28(1), 1-22. https://doi.org/10.15446/rcdg.v28n1.76919
Silva Ayçaguer, C., Benavides Rodríguez, A. & Vidal Rodeiro, C. L. (2003). Análisis espacial de la mortalidad en áreas geográficas pequeñas: El enfoque bayesiano. Revista Cubana de Salud Pública, 29(4). http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-34662003000400004&lng=es&tlng=
Spinelli, H., Alazraqui, M., Calvelo, L., Arakaki, J. & Organización Panamericana de la Salud (2000). Mortalidad infantil: Un indicador para la gestión local: Análisis de la mortalidad infantil en la provincia de Buenos Aires en 1998. Representación OPS/OMS Argentina, 51.https://iris.paho.org/handle/10665.2/6257
Tafani, R., Gaspio, N. & Acevedo, G. (2007). Desarrollo desigual en salud. Revista de Salud Pública, 11(1), 25-41. https://doi.org/10.31052/1853.1180.v11.n1.7238
Teach, S. J., Guagliardo, M. F., Crain, E. F., McCarter, R. J., Quint, D. M., Shao, C. & Joseph, J. G. (2006). Spatial Accessibility of Primary Care Pediatric Services in an Urban Environment: Association With Asthma Management and Outcome. Pediatrics, 117(Supplement_2), S78-S85. https://doi.org/10.1542/peds.2005-2000E
Tumas, N., Peisino, M. E., Díaz, A. & Acevedo, G. E. (2021). Distribución temporo-espacial de la mortalidad infantil, y su relación con determinantes sociales contextuales en la ciudad de Córdoba, Argentina. Revista de Salud Pública, 25(1), 21-31. https://doi.org/10.31052/1853.1180.v25.n1.31157
Tuñón, I. & Maljar, M. (2024). Mortalidad infantil y materna: Su asociación con las vulnerabilidades socioeconómica y geográfica en la Argentina [en línea]. Observatorio de la Deuda Social Argentina. https://repositorio.uca.edu.ar/handle/123456789/18102
Van Doorslaer, E., Masseria, C. & Koolman, X. (2006). Inequalities in access to medical care by income in developed countries. Canadian Medical Association Journal, 174(2), 177-183. https://doi.org/10.1503/cmaj.050584
Vázquez Brust, A., Olego, T. & Rosati, G. (2018). Construcción de un Mapa de Vulnerabilidad Sanitaria en Argentina a partir de datos públicos [arXiv e-prints, arXiv:1901.08105]. https://doi.org/10.48550/arXiv.1901.08105
Villanueba, A. (2010). Accesibilidad geográfica a los sistemas de salud y educación. Análisis espacial de las localidades de Necochea y Quequén. Revista Transporte y Territorio, (2), 136-157. http://revistascientificas.filo.uba.ar/index.php/rtt/article/view/237
Wang, F. (2012). Measurement, Optimization, and Impact of Health Care Accessibility: A Methodological Review. Annals of the Association of American Geographers, 102(5), 1104-1112. https://doi.org/10.1080/00045608.2012.657146
World Health Organization [WHO] (2019). Primary Health Care and Universal Health Coverage: 2019 Global Monitoring Report Conference Edition. World Health Organization, Switzerland. https://cdn.who.int/media/docs/default-source/documents/2019-uhc-report.pdf?sfvrsn=9b66d994_2
Yang, D-H., Goerge, R. & Mullner, R. (2006). Comparing GIS-Based Methods of Measuring Spatial Accessibility to Health Services. Journal of Medical Systems, 30(1), 23-32. https://doi.org/10.1007/s10916-006-7400-5

