Resumen: La colangitis biliar primaria (CBP) es una enfermedad autoinmune caracterizada por daño de los conductos biliares intrahepáticos, que hasta ahora tiene mecanismos poco claros de respuesta celular inflamatoria, con la mitocondria como orgánulo blanco. Durante varias décadas han sido el control de los ácidos biliares y el tratamiento de la colestasis lo que ha permitido el manejo médico de los pacientes, logrando un impacto parcial en el curso y la progresión de la enfermedad, mejorando además la sobrevida de los individuos. Con el hallazgo de nuevos mecanismos fisiopatológicos se han iniciado estudios con terapias inmunomoduladoras, que podrían ser prometedoras en el mejoramiento de la calidad de vida de los pacientes que padecen la enfermedad. Aún los resultados son inciertos, y se hacen necesarios más estudios para aclarar el papel de los nuevos tratamientos en el arsenal terapéutico disponible para la CBP.
Palabras clave: colangitis biliar primaria,autoinmune,anticuerpos,ácido ursodesoxicólico,inmunomoduladores.
Abstract: Primary biliary cholangitis (PBC) is an autoimmune disease characterized by damage of intrahepatic bile ducts, so far with unclear mechanisms of inflammatory cellular response with the mitochondria as the target organelle. For several decades it has been the control of bile acids and the treatment of cholestasis what has allowed the management of patients, achieving a partial impact on the course and progression of the disease, also improving the survival of individuals. With the discovery of new pathophysiological mechanisms, studies have been initiated with new immunomodulatory therapies that could be promising in improving the quality of life of patients suffering from the disease. The results are still uncertain and further studies are needed to clarify the role of the new treatments in the therapeutic arsenal available for PBC.
Keywords: primary biliary cholangitis, autoimmune, antibodies, ursodeoxycholic acid, immunomodulatory therapies.
Artículos de revisión
Terapias usuales y emergentes en colangitis biliar primaria
Recepción: 24 Marzo 2022
Aprobación: 06 Junio 2022

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
La colangitis biliar primaria (CBP), antes conocida como cirrosis biliar primaria, es una enfermedad hepática crónica de etiología autoinmune [1], producto de una respuesta inmunológica contra autoantígenos mitocondriales inmunodominantes y el componente E2 del complejo piruvato deshidrogenasa (PDC-E2) [2], caracterizada por la destrucción de células del epitelio biliar intrahepático y que puede mostrar un gran espectro de manifestaciones clínicas [1,3], resultando desde una inflamación crónica de escasa progresión, hasta una fibrosis hepática de origen biliar, llevando eventualmente a la necesidad de trasplante hepático o incluso la muerte [3].
En el año 2015, por consenso y aprobación articulada de la Asociación Americana para el Estudio de las Enfermedades Hepáticas (AASLD), la Asociación Asia Pacífico para el Estudio del Hígado (APASL) y la Asociación Europea para el Estudio del Hígado (EASL) [4], se cambia la nomenclatura desde la década de los 50 de cirrosis biliar primaria a colangitis biliar primaria, en anuencia con numerosos grupos de apoyo a nivel internacional, motivados por la inexactitud fisiopatológica con el calificativo de “cirrosis”, dado que se generaba un estigma y discriminación social en asociación de la palabra cirrosis con alcoholismo, y en consecuencia, un detrimento en la calidad de vida de los pacientes que la padecían. Además, no representaba precisamente la historia natural de la enfermedad de fases asintomáticas largas y de progresión lenta, estasis biliar intrahepática, fibrosis progresiva, destrucción inflamatoria canalicular crónica, y finalmente, insuficiencia hepática y muerte, ligada a factores genéticos y ambientales que se suman a la susceptibilidad de los individuos [5]. Por lo tanto, la forma de definirla se modificó preservando la abreviatura de su nombre, PBC (por sus siglas en inglés, Primary Biliary Cholangitis) [5].
Aunque se conoce que la mitocondria hace parte de todo el arsenal de orgánulos celulares de los organismos aerobios, no está clara aún la razón de la selectividad en el blanco mitocondrial, con el subsecuente daño de las células epiteliales biliares [2]; además, es una de las razones por las cuales aún se desconocen las posibles terapias que pudieran ser empleadas a largo plazo [6]. En la actualidad, el tratamiento no es muy amplio y se encuentra limitado a la homeostasis de los ácidos biliares y al manejo de la colestasis, y bajo este fundamento se han creado diferentes hipótesis acerca de la respuesta celular heterogénea a la lesión inmunomediada [7], incluso se ha venido observando la consecuente introducción de nueva terapia e investigación de novedosos hallazgos inmunomoduladores a lo largo de la última década, y con estos el advenimiento de múltiples ensayos clínicos para el descubrimiento de nuevos blancos terapéuticos, que hasta ahora arrojan resultados poco satisfactorios [8].
Dado lo anterior, se realizó una revisión en las principales bases de información médica-científica acerca de los hallazgos fisiopatológicos y mecanismos de daño hepático que se han descrito en los últimos años en la CBP, además de sus diferentes espectros clínicos y tratamientos emergentes para el abordaje terapéutico.
Los datos sobre la incidencia global son escasos y variables, principalmente por falta de grandes estudios longitudinales basados en la población. Algunas referencias hablan de una prevalencia mundial de 2 a 4/100.000 habitantes [9-11]. Es una enfermedad que se presenta principalmente en mujeres mayores de 40 años, con una razón de 10:1, y tiene una alta asociación genética. Algunos factores de riesgo en individuos genéticamente predispuestos incluyen virus, bacterias, xenobióticos, metales pesados, deficiencia de vitamina D, consumo de cigarrillo, tinte de cabello, estrés psicológico y el esmalte de uñas [9,10].
Los desórdenes autoinmunes extrahepáticos aparecen en un 40% a 70% de los pacientes, entre los más comunes están los tiroideos hasta en un 20%, además, el lupus, la artritis reumatoide, la esclerodermia, el síndrome de Sjögren y la enfermedad celíaca [11].
La presentación clínica de la CBP puede variar ampliamente, incluso el 50% a 60% de los pacientes son asintomáticos al momento del diagnóstico. Uno de los síntomas más frecuentes es el prurito, el cual empeora en las noches, con el calor y durante el embarazo, y está presente en un 20% a 70% de los pacientes [12]. Otro síntoma predominante y bastante incapacitante es la fatiga, encontrándose en un 80% de los pacientes [5,12,13]. Algunos hallazgos dermatológicos comunes incluyen hiperpigmentación de la piel, ictericia, xantomas, xantelasmas, xerosis y dermografismo [14,15]. No obstante, los pacientes pueden debutar con complicaciones de la enfermedad tales como cirrosis, carcinoma hepatocelular, enfermedad mineral ósea incluyendo osteopenia y osteoporosis, además de síndrome de malabsorción y esteatorrea, lo que puede resultar en deficiencia de vitaminas liposolubles, dolor abdominal, distensión, cólicos, diarrea y pérdida de peso [16]. La hipercolesterolemia se encuentra en un 75% a 95% de los pacientes, y el síndrome de Sjögren puede aparecer hasta en un 75% [17] (figura 1).
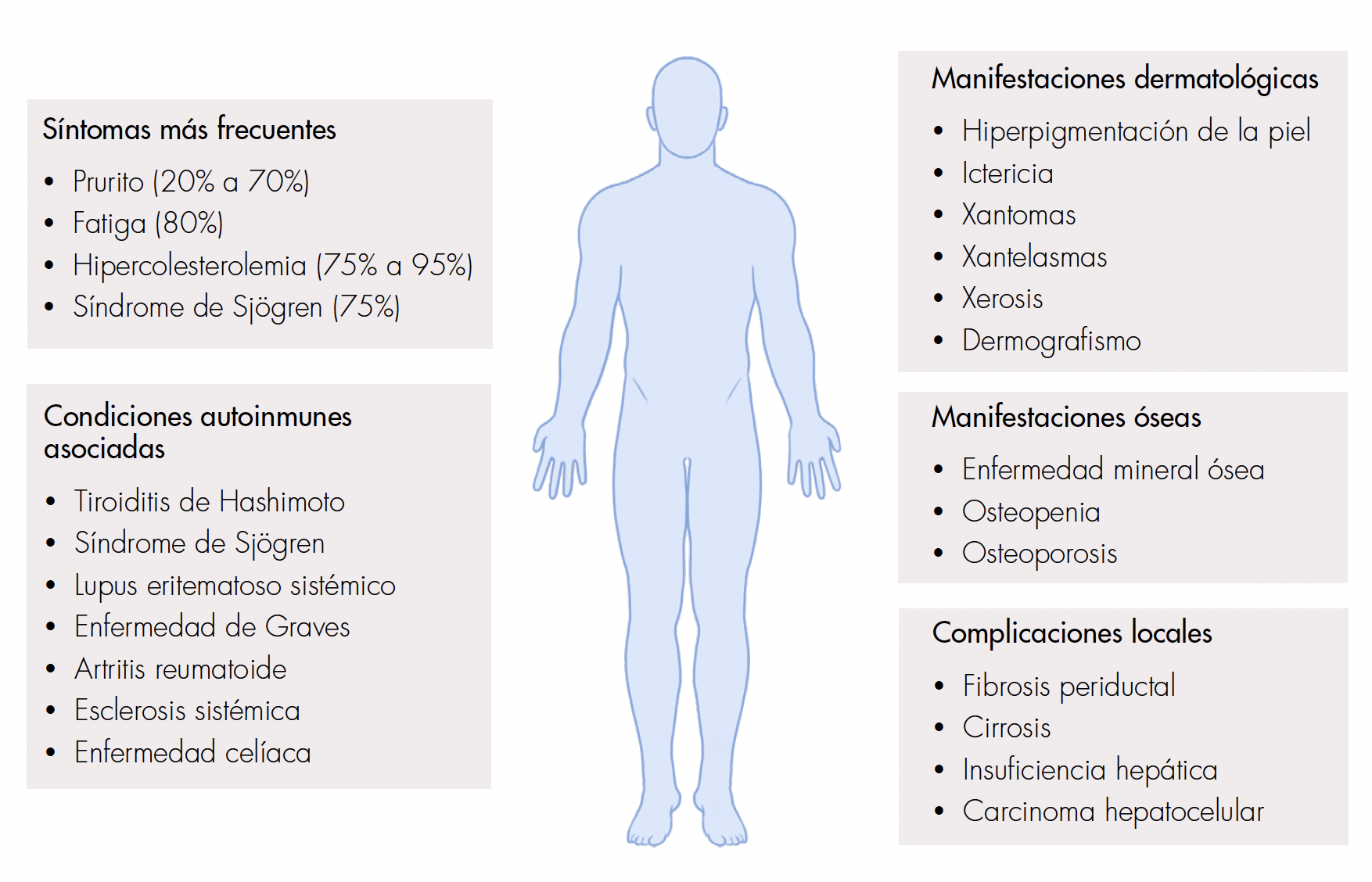
Figura 1.
Manifestaciones clínicas de la colangitis biliar primaria (CBP).
La CBP debe sospecharse en todo paciente con un patrón colestásico persistente cuando se han descartado causas obstructivas de la vía biliar mediante estudios de imagen, y otras etiologías colestásicas [18]. Se confirma el diagnóstico mediante el hallazgo de anticuerpos antimitocondriales (AMA), los cuales se encuentran presentes en cerca del 95% de los pacientes, con una alta especificidad y títulos mayores de 1/40 para la inmunofluorescencia o reactividad del inmunoensayo enzimático en el contexto de colestasis. Si estos son negativos, se pueden detectar anticuerpos antinucleares (ANA) específicos de CBP (>95%), como el anti-sp100 o anti-gp210 mediante inmunofluorescencia, siendo estos poco sensibles [13,14].
La biopsia no es requerida para hacer el diagnóstico, aunque puede ser necesaria en aquellos casos con alta probabilidad pretest de presentar la enfermedad, si los anticuerpos son negativos. Los hallazgos histopatológicos más relevantes que se observan son una colangitis no supurativa con infiltración linfocítica del epitelio biliar y pérdida de los conductos biliares, además de una hepatitis de interfase en los pacientes sin manejo farmacológico, siguiendo la historia natural de la enfermedad (figura 2). Lo anterior tiene implicación en el enfoque, manejo y pronóstico del paciente [14,19]. El algoritmo de la figura 3 ilustra el proceso diagnóstico de la CBP.
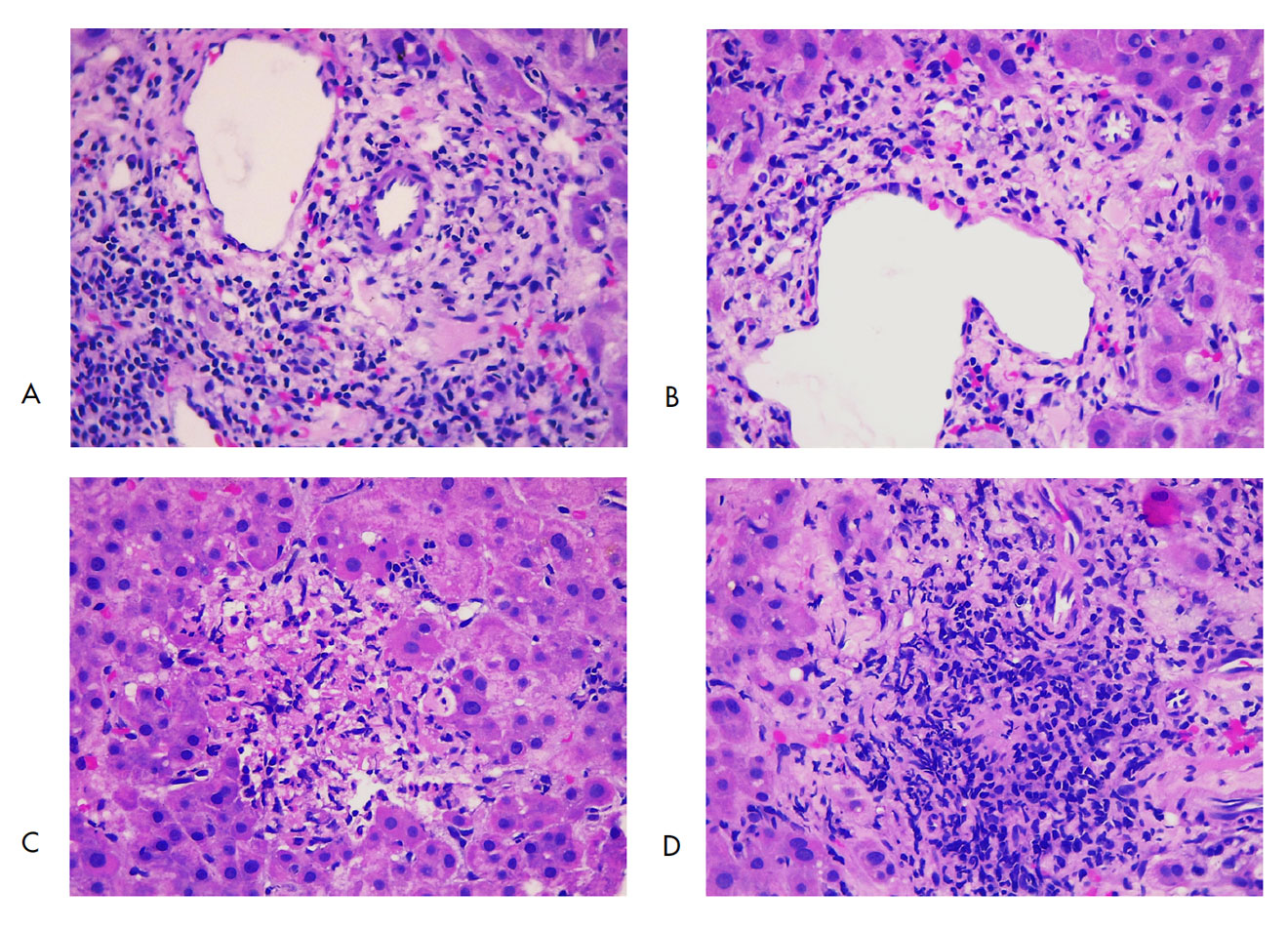
Figura 2.
Hallazgos histopatológicos en colangitis biliar primaria. (A) Espacio porta con infiltrado inflamatorio mononuclear con macrófagos, ausencia de conducto biliar y presencia de arteria y vena. (B) Espacio porta sin conducto, vena dilatada y arteria. (C) Espacio porta con destrucción del conducto biliar y acúmulos de macrófagos con linfocitos. (D) Espacio porta con infiltrado inflamatorio de predominio mononuclear en la zona central, con destrucción del conducto biliar. Imágenes por cortesía del doctor Germán Osorio, Grupo de Gastrohepatología, Universidad de Antioquia.
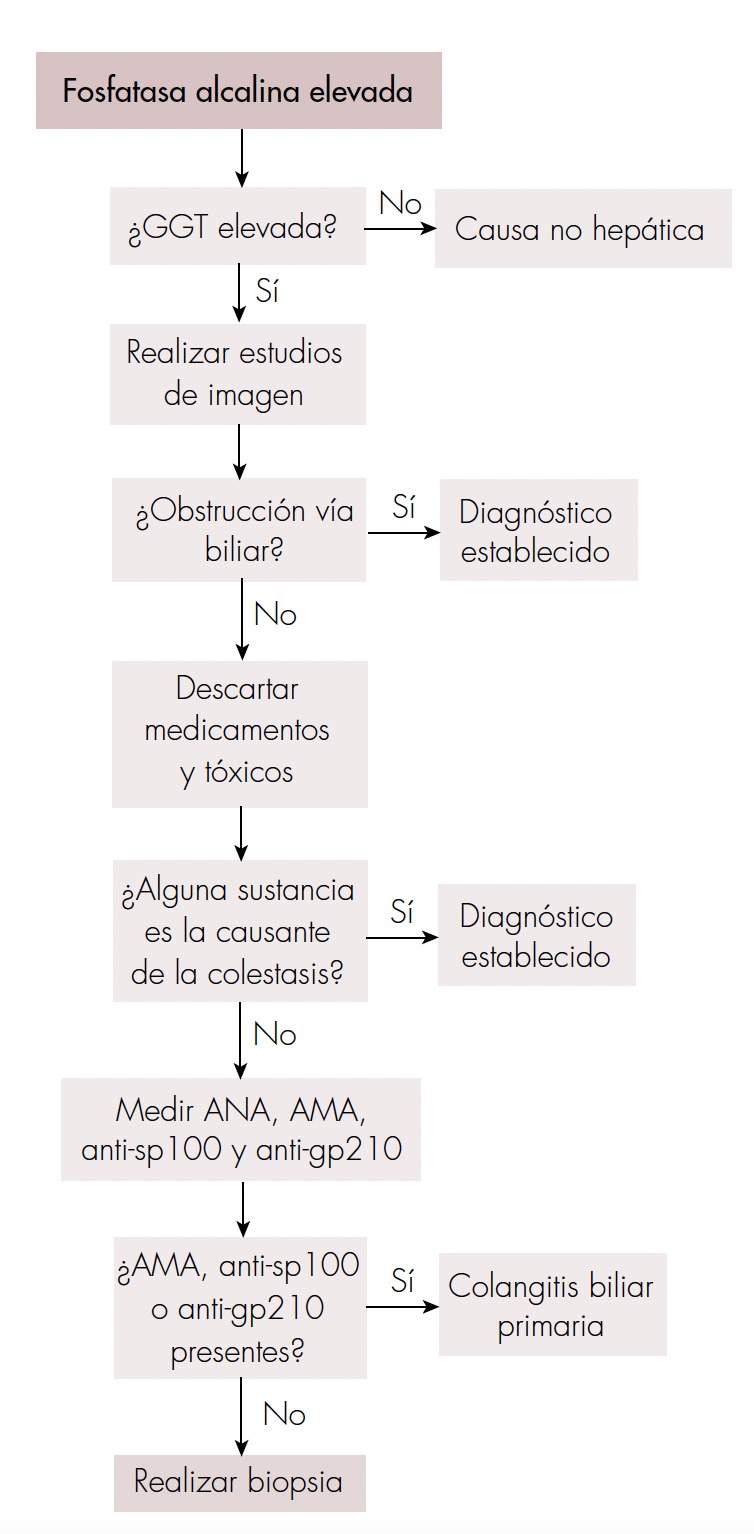
Figura 3.
Enfoque diagnóstico de la colangitis biliar primaria. ANA: anticuerpos antinucleares; AMA: anticuerpos antimitocondriales.
Como se mencionó, la CBP es una enfermedad inflamatoria crónica autoinmune, caracterizada por la destrucción de conductos biliares de pequeño y mediano calibre por acción de linfocitos T principalmente, y por diferentes mecanismos proinflamatorios. Su etiología es multifactorial [13] (figura 4). A continuación, se describen los principales mecanismos fisiopatológicos.
La CBP se caracteriza por una desregulación inmune asociada a una pérdida de la tolerancia hacia la PDC-E2 [20]. La respuesta inmune adaptativa juega un papel fundamental en la patogénesis de la CBP; inicia con la presentación de autoantígenos por parte de las células dendríticas a las células T CD4 autorreactivas, que se diferencian en células Th1, Th17 y secretan diferentes citoquinas proinflamatorias (IL-6, IL-12, IL-17, IL-21, IFN-γ), las cuales favorecen y perpetúan la inflamación en el hígado [21,22]. Los linfocitos B autorreactivos son activados y se diferencian en células plasmáticas CD38+, y generan gran número de AMA [23], los cuales se dirigen principalmente a cuatro autoantígenos: las subunidades E2 del complejo mitocondrial, el complejo de la deshidrogenasa de 2 oxácidos de cadena ramificada, el complejo del ácido cetoglutárico deshidrogenasa, y la proteína de unión a la dihidrolipoamida deshidrogenasa [23,24].
Una etapa de fibrosis avanzada se ha asociado con un perfil de citoquinas, predominantemente Th17 y factor de crecimiento transformante β (TGF-β), los cuales se dirigen contra los colangiocitos lesionados y se correlacionan con el incremento de la infiltración de células Th17 hepáticas [25,26]. Por otra parte, el epitelio biliar expresa receptores tipo Toll que contribuyen a la lesión celular a través de la vía proinflamatoria del factor nuclear-κB, la liberación de IL-8 y CX3CL1, facilitando el reclutamiento de linfocitos efectores en los tractos portales de los pacientes con CBP [27,28]. Se ha observado una mayor proporción de células NK en los hígados de los pacientes con CBP en comparación con controles sanos, por lo cual las NK se asocian con la lesión de las células epiteliales biliares (CEB), además, esta injuria también se debe a la liberación de autoantígenos y a la activación de células T autorreactivas [29].
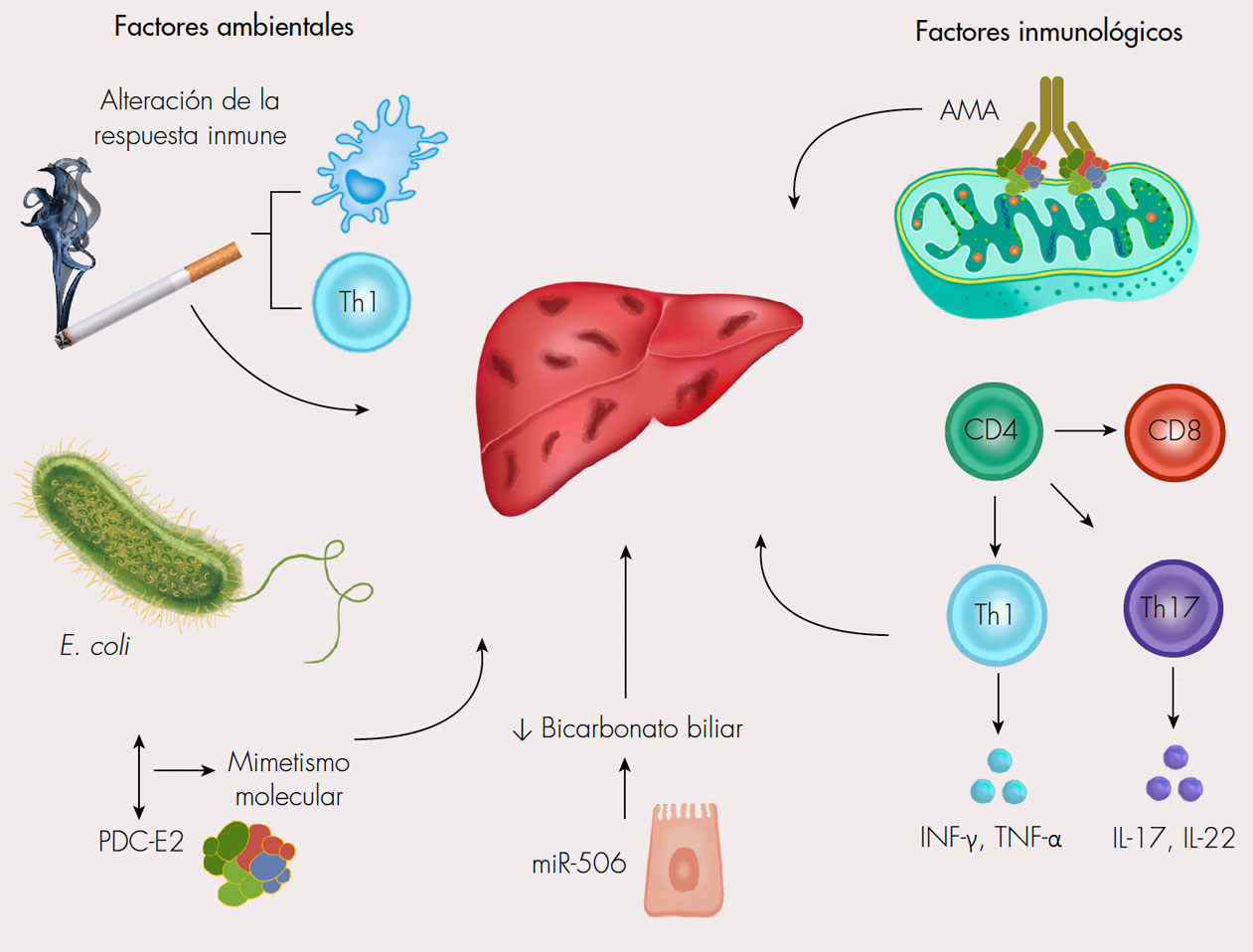
Figura 4.
Fisiopatología de la colangitis biliar primaria (CBP). AMA: anticuerpos antimitocondriales; Th: linfocitos T helper; PDC-E2: componente E2 del complejo piruvato deshidrogenasa; miR-506: microRNA 506; IFN-γ: interferón gamma; TNF-α: factor de necrosis tumoral alfa; IL: interleuquina.
La asociación entre los mecanismos genéticos y la CBP es muy alta. En un estudio transversal realizado por Selmi y colaboradores, se comprobó que la tasa de concordancia en gemelos monocigóticos para CBP fue del 60%, un porcentaje significativo teniendo en cuenta las tasas de asociación reportadas en otras enfermedades autoinmunes [30]. Se han realizado diversos estudios de análisis genómico para identificar los locus que aumentan el riesgo de CBP; por nombrar algunos, en una investigación realizada en población estadounidense y canadiense se identificó susceptibilidad en los loci IL12A, IL12RB2 y HLA clase II (33). De igual forma, en población china se han evidenciado nuevas asociaciones con CBP en las variantes IL21, IL21R, CD28-CTLA4-ICOS, CD58, ARID3A e IL16 [31].
Se ha propuesto que el tabaquismo genera una reacción alterada de las células de respuesta tipo Th1, y suprime el sistema inmunológico al disminuir la actividad de las células dendríticas. Además, se postula que los hidrocarburos aromáticos actúan como imitación molecular de los autoantígenos en CBP [32]. Así mismo, se ha demostrado en ratones que los xenobióticos presentes en ciertos productos alimenticios y cosméticos, se han relacionado con títulos altos de AMA e infiltración de células T CD8+, características propias de la CBP [33].
Múltiples estudios han demostrado una asociación entre infecciones recurrentes del tracto urinario y el desarrollo de CBP, la cual podría ser explicada por el mimetismo molecular entre E. coli y la proteína PDC-E2 de los seres humanos, desencadenando así una pérdida de la tolerancia inmune, provocando autorreactividad de las células T CD4+ específicas de PDC-E2 [34].
La producción de bicarbonato biliar cumple un rol esencial en la integridad de los colangiocitos, generando una superficie impermeable a la membrana, con un pH alcalino que evita el ingreso de sales biliares. En ausencia de bicarbonato, la penetrancia de los ácidos biliares se establece por la protonación de las sales, las cuales ingresan a las células por difusión, generando un ambiente tóxico que desencadena apoptosis [35,36]. Otro factor que afecta la secreción de bicarbonato biliar, incrementa la apoptosis y altera el pH es el intercambiador electroneutro de cloruro/bicarbonato, el cual se encuentra disminuido en pacientes con CBP [2,37]. Se ha identificado que esta disminución es secundaria a una subclase de ARN pequeños denominados miR-506, los cuales se encuentran sobreexpresados en los colangiocitos de pacientes con CBP y perpetúan la no liberación de bicarbonato [38,39].
El ácido ursodesoxicólico (UDCA) es el pilar del tratamiento de la CBP, fue aprobado en 1997 y continuó siendo la única terapia hasta que, en 2016, se aprobó el ácido obeticólico. El UDCA actúa cambiando la composición de los ácidos biliares, reemplazando otros más tóxicos, además, estimula la secreción biliar, detoxifica los ácidos biliares e inhibe la apoptosis de los hepatocitos [40]. Se han hecho grandes estudios a lo largo del mundo, con seguimiento de más de 15 años, que han demostrado cambios en la tasa de muertes y trasplantes hepáticos [13,41]. Los efectos adversos con el uso de UDCA generalmente son leves e incluyen ganancia de peso, adelgazamiento del cabello y flatulencias [13].
Aproximadamente un 40% de los pacientes con CBP no responden completamente al tratamiento con UDCA [42]. Los pacientes mayores de 65 años parecen responder mejor que los jóvenes [43]. La respuesta al tratamiento se determina con los niveles de aminotransferasas al año de tratamiento con UDCA [13,14], y existen varios criterios para medir su eficacia (tabla 1). Al determinarse que la terapia con UDCA fue fallida, se debe evaluar que la dosis y frecuencia de administración sean las adecuadas. La dosis recomendada es de 13 a 15 mg/kg/día [13,14]. En los pacientes que no responden a la terapia con UDCA, se debe considerar un síndrome de sobreposición de CBP y hepatitis autoinmune [44].
Criterios para medir la eficacia del ácido ursodesoxicólico. Tomado y adaptado de [45].

FA: fosfatasa alcalina; AST: aspartato aminotransferasa; VLS: valor del límite superior normal.
El ácido obeticólico tiene como blanco molecular el receptor X farnesoide (FXR). El FXR es activado por los ácidos biliares, posteriormente forma un heterodímero que se une con el receptor X retinoide, interactúa con el ADN e induce la expresión del gen del pequeño heterodímero asociado (SHP), lo que conduce a la represión de la enzima colesterol 7α-monooxigenasa (CYP7A1) y del receptor homólogo de hígado 1 (LRH-1); promueve la síntesis del factor de crecimiento fibroblástico-19 (FGF-19), el cual induce la expresión del factor de crecimiento fibroblástico 4 (FGFR4) que disminuye la síntesis de la esterol 12α-hidroxilasa y CYP7A1. El resultado es la disminución de la síntesis de los ácidos biliares [19]. Además, FXR disminuye la captación de ácidos biliares por el hepatocito mediante la inhibición del cotransportador de sodio-taurocolato (NTCP), y aumenta la salida de las sales biliares hacia el canalículo biliar mediante el incremento en la expresión de la bomba de eflujo de sales biliares (BSEP) y de la proteína de resistencia a múltiples fármacos 3 (MDR3), todo lo anterior mediado por SHP [19]. El ácido obeticólico es un análogo de ácidos biliares altamente agonista del FXR, y la activación de este receptor disminuye la exposición de los hepatocitos a los ácidos biliares, al disminuir las concentraciones intracelulares de los mismos, mediante la supresión de su síntesis y el aumento del transporte de dichos ácidos [46-48].
El ácido obeticólico fue inicialmente aprobado para el uso en CBP en pacientes que no respondieron al UDCA, gracias a un ensayo clínico en el que se repartieron aleatoriamente 2 grupos; uno recibió placebo y el otro recibió 10 mg de ácido obeticólico junto con UDCA. El objetivo final fue la disminución en los niveles séricos de fosfatasa alcalina 1,67 veces el límite superior normal, con una reducción de al menos el 15% con respecto al valor inicial, y un nivel de bilirrubina total normal a los 12 meses. Solo un 10% de los participantes del grupo placebo lo alcanzó, comparado con un 46% a 47% del grupo tratado. Por otra parte, en el mismo estudio se encontró mayor incidencia de prurito y un aumento de efectos adversos serios en el grupo que recibió ácido obeticólico [49]. Otro ensayo clínico aleatorizado demostró que el ácido obeticólico disminuyó significativamente la bilirrubina total y directa a los 12 meses, esto es de particular importancia debido a que las bilirrubinas son predictores de sobrevida en CBP [50].
En un estudio retrospectivo italiano, en donde se tuvieron en cuenta 171 pacientes con CBP, 55 de ellos (32,1%) cumplían criterios para realizar diagnóstico de síndrome metabólico [51]. En el contexto de CBP, la hiperlipidemia se puede presentar hasta en el 80% de los casos [52], sin embargo, no se ha demostrado una asociación directa con un riesgo cardiovascular aumentado, por lo cual la EASL en su última actualización, propone que en pacientes con CBP y síndrome metabólico concomitante se pueden ofrecer terapias hipolipemiantes, analizando cada caso en particular y sometiendo la valoración a juicio clínico, ya que aún faltan estudios que diluciden el riesgo cardiovascular de estos pacientes [13].
El prurito es un síntoma muy común en la CBP, además se puede exacerbar por algunos medicamentos indicados para la misma, presentándose en un 2% de pacientes que toman UDCA [53], y hasta en un 56% de los pacientes con ácido obeticólico [49,54], aunque solo un 10% deja la terapia por este motivo. El mecanismo del prurito aún es poco conocido, sin embargo, el tratamiento de primera línea es la colestiramina y de segunda línea se usa la rifampicina por su bajo riesgo de hepatotoxicidad [55]. Otros fármacos que han mostrado buenos resultados en ensayos clínicos son la gabapentina, la naltrexona y el rituximab [56]. El bezafibrato ha mostrado resultados prometedores, por lo que se ha recomendado también como primera línea [57].
En la mayoría de los pacientes con CBP no se desarrolla deficiencia de vitaminas liposolubles, sin embargo, se conoce que la colestasis y la disminución de la secreción de ácido biliar incrementan el riesgo de deficiencia de vitamina K, especialmente en pacientes con ictericia manifiesta, esto debido a la mala absorción de los lípidos [13]. Por lo anterior, se recomienda la administración profiláctica de vitamina K en aquellos pacientes con colestasis severa que van a ser sometidos a un procedimiento invasivo o en aquellos con sangrados [13]. En general, la recomendación de la guía es que la suplementación vitamínica debe ser considerada de acuerdo con los riesgos de cada individuo con un nivel de evidencia III y grado de recomendación 2 [13].
El EDP-305 es un agonista FXR esteroideo. Actualmente se encuentra en desarrollo un ensayo clínico patrocinado por Enanta Pharmaceuticals Inc para evaluar su tolerabilidad, seguridad y eficacia comparado con placebo en pacientes con CBP sin cirrosis, que recibieron tratamiento con UDCA o resultaron intolerantes. Los resultados preliminares muestran que no hay superioridad del medicamento en el logro del desenlace primario, el cual es la reducción del 20% de la fosfatasa alcalina; tampoco en la reducción de los niveles séricos de bilirrubina total, conjugada y no conjugada o del perfil metabólico, pero sí logró una disminución estadísticamente significativa de AST, ALT, gamma-glutamil transferasa (GGT), y de los marcadores de fibrosis TIMP-1, PRO C3, APRI score, FIB-4. Todos estos resultados fueron evaluados a las 12 semanas (NCT03394924) [58].
El tropifexor es un agente sintético no esteroideo con actividad selectiva sobre FXR y poca afinidad sobre TGR5, lo cual explica los pocos efectos adversos comparados con los agonistas esteroideos de FXR [59]. Un ensayo clínico actualmente en desarrollo en el cual se compara la eficacia, tolerancia y perfil de eventos adversos en pacientes con CBP sin cirrosis, muestra resultados preliminares que indican disminución de marcadores de colestasis en el día 28, de manera proporcional a la dosis administrada, mejoría en la calidad de vida medida con PBC-40 score, sin aumento de efectos adversos cuando se compara con el placebo (NCT02516605) [60].
El cilofexor es otro agente sintético similar al tropifexor. Actualmente se lleva a cabo un estudio que evalúa su perfil de eventos adversos y eficacia, en el cual de manera preliminar se observa una tasa similar de eventos adversos entre el medicamento a diferentes dosis y el placebo (NCT02943447) [61].
Los receptorores activados por proliferadores de peroxisomas (PPAR, del inglés, Perosyxomel Proliferator Activated Receptors) tienen tres isoformas presentes en el hígado (α), en músculo esquelético, tracto gastrointestinal y corazón (β) y en tejido adiposo (γ) [62]. Los agonistas alfa como el fenofibrato (agonista α selectivo) y el bezafibrato (agonista pan selectivo) son medicamentos anticolestásicos y antiinflamatorios, encargados de regular la homeostasis de los ácidos biliares [63]. Su papel en la colangitis biliar primaria se basa en la activación génica metabólica, principalmente del translocador de fosfolípidos canalicular y de MDR3, que codifica para una proteína capaz de estimular la producción de fosfatidilcolina y proteger a los colangiocitos de las sales biliares por medio de la fijación de MDR3 en la membrana canalicular de los hepatocitos [64-67].
En un metaanálisis publicado por Zhang y colaboradores, se demostró que la terapia combinada con fenofibrato (PPAR) y UDCA disminuye los niveles de fosfatasa alcalina, sin mejoría clínica del prurito [68]. Asimismo, en un ensayo realizado en Corea del Sur con 100 pacientes resistentes al tratamiento con UDCA en CBP, se obtuvo como resultado la normalización de la fosfatasa alcalina en la terapia adicional con fenofibratos, y un menor riesgo de desarrollo de cirrosis y deterioro hepático [69]. También Cheung y colaboradores concluyeron que el uso de agonistas alfa PPAR conducían a una mejora significativa de la fosfatasa alcalina, no obstante, en dicho estudio de cohorte retrospectivo se documentaron mialgias y dolor abdominal como efectos adversos al fenofibrato en 7 de los 46 participantes intervenidos con la terapia dual [70].
Genfit es una biofarmacéutica que comparó el efecto de la administración de elafibranor en el cambio relativo respecto al valor basal de la fosfatasa alcalina sérica, en comparación con el placebo en pacientes con CBP y respuesta inadecuada al UDCA. Este estudio se encuentra en fase II y hasta el momento ha demostrado un cambio en la fosfatasa alcalina (NCT03124108) [71]. Otro estudio en fase II/III busca determinar la eficacia de sedalelpar en dosis de 2,5 mg y 10 mg con resultados provisionales prometedores (NCT02955602, NCT03602560) [72,73].
En los últimos años se han realizado diversos ensayos clínicos aleatorizados que buscan validar su uso en fases experimentales con resultados aún no publicados, sin embargo, la evidencia reciente respalda los beneficios del fenofibrato en el tratamiento de la CBP resistente al UDCA, aunque no se encuentre aprobado por la FDA y se desconozca su efecto a largo plazo.
El FGF19 está encargado de regular la síntesis de ácidos biliares a través de un mecanismo de retroalimentación [74]. El gen FGF19 se expresa a nivel de los enterocitos en el íleon humano (en el hígado, en presencia de colestasis extrahepática), el cual se encarga de la secreción de esta hormona regulando la síntesis de ácidos biliares en el hígado al unirse al receptor 4 del factor de crecimiento de fibroblastos (FGFR4) y β-Klotho [75], donde se activan vías por procesos de fosforilación-desfosforilación, suprimiendo la expresión del gen que codifica el miembro 1 de la subfamilia A de la familia 7 del citocromo P450 (CYP7A1), un catalizador enzimático de la primera reacción en la vía hepática del colesterol, el paso más lento en la síntesis de ácidos biliares en condiciones fisiológicas [76]. Asimismo, la elevación de ácidos biliares por feedback positivo estimula la producción del FGF19 en el intestino delgado.
Se ha venido observando expresión del ARNm de FGF19 en el hígado en situaciones en que se origine colestasis intrahepática y extrahepática, al aumentarse la síntesis de ácidos biliares y elevarse los niveles de FGF19 circulante, mostrando correlación directamente proporcional con el grado de cirrosis [74,76]. No obstante, la supresión regulada de la síntesis de ácidos biliares mediada por FGF19, aunque funciona en estos pacientes, pareciera que es un mecanismo de retroalimentación insuficiente para lograr contrarrestar o revertir la progresión de la enfermedad [77].
Li y colaboradores observaron la respuesta de los ácidos biliares a través de la enzima CYP7A1 al incremento circulante de FGF19, y encontraron proporcionalidad directa a los cambios, siendo incluso más llamativo el hecho de observarse mayor elevación de los ácidos biliares en pacientes con presencia de CBP cirróticos que en pacientes no cirróticos, y de estos que en los sanos [74]; esto sugiere que el mecanismo de retroalimentación fisiológico de la regulación de los ácidos biliares, aun en condición de colestasis crónica, permanece intacto [77].
Bajo condiciones normales, hasta el 95% de los ácidos biliares regresan al hígado a través de la circulación enterohepática, y solo una pequeña parte corresponde a los ácidos biliares recién sintetizados [75]. Así, cuando ocurre este incremento en la circulación del FGF19 de origen hepático (que ocurre a nivel de hepatocitos y colangiocitos sumado al fisiológico) durante una situación de colestasis como se mencionó antes, su implicación en el aumento de la síntesis de los ácidos biliares y en el reciclaje de los mismos no está claro, y continúan sin describirse muchos mecanismos [78]. Lo que se ha visto en estudios, algunos de ellos aún en fases tempranas de investigación, es que la administración modificada de FGF19 exógeno probablemente lleve a una supresión eficiente de la expresión de CYP7A1, actuando como un poderoso regulador de la síntesis de ácidos biliares [79], conduciendo a una protección del hígado frente a la estasis biliar, abriendo campo a nuevas hipótesis de posibles novedades en tratamientos de la CBP mediante la modulación en la expresión y/o activación de esta enzima.
Hay evidencia clínica que describe que el FGF19 se encuentra elevado en el suero de pacientes con CBP y es significativamente más alto en pacientes que no responden a UDCA [75,80]; una de las razones por las cuales se ha abierto paso a la investigación de esta hormona modificada y su papel en el tratamiento de esta patología.
En roedores, el tratamiento con FGF19 exógeno mostró una reducción rápida de las concentraciones de fosfatasa alcalina, ALT y AST, así como buena evolución en los hallazgos histológicos incluyendo la inflamación hepática y la fibrosis periductal [81].
En estudios previos en humanos, se ha demostrado que la administración de FGF19 exógeno, además de la capacidad de reducir la cantidad de ácidos biliares producidos por el hígado, puede tener efectos antinflamatorios y otros efectos protectores a nivel hepático [79]. Mayo y colaboradores en un estudio multicéntrico del 2019, en Estados Unidos, en fase II de investigación, encontraron que su administración consecutiva por 12 semanas inhibe de manera potente la síntesis de ácidos biliares, y disminuye marcadores inflamatorios y de fibrosis, sin afectar significativamente los niveles de fosfatasa alcalina [82]. En otro ensayo clínico similar multicéntrico aleatorizado, doble ciego, controlado, realizado por el Centro Médico del Suroeste de la Universidad de Texas, en donde se administró consecutivamente FGF19 exógeno durante 28 días en 45 pacientes con CBP que no respondieron adecuadamente a UDCA, con dosis subcutáneas aleatorias (1:1:1) de 0,3 mg, 3 mg y placebo, se observaron resultados prometedores a pesar de que no se generaron grandes cambios en las enzimas hepáticas, pero hubo mejor respuesta en comparación con el placebo y buen perfil de seguridad, con escasos efectos adversos a nivel gastrointestinal [82].
A pesar de sus efectos benéficos anteriormente mencionados, el potencial terapéutico de FGF19 se ha visto obstaculizado por su hepatocarcinogenicidad en ensayos que se han realizado en modelos de ratones [83]. Así, es estudiada la molécula NGM282, también conocida como M70, un análogo diseñado de FGF19 no carcinogénico humano, que carece de las propiedades promitógenas del FGF19 endógeno, y que al unirse a su receptor FGFR4 en el hígado, suprime de manera importante la producción de ácidos biliares, regulando potentemente la homeostasis de estos mediada por CYP7A1 para reducir la lesión biliar asociada [79,80,84]. Aunque la exposición prolongada a FGF19 ha llevado al desarrollo de carcinoma hepatocelular en animales, no se han producido efectos similares con NGM282 en humanos [83].
Actualmente no se cuenta con esta molécula disponible en nuestro medio para uso en la práctica clínica, sigue requiriéndose más investigación que aclare su papel, su tolerabilidad, sus efectos adversos a corto y largo plazo, y su eficacia en la CBP.
Todo lo anterior sugiere que, a futuro, no solo el FGF19 pueda representar un poderoso blanco terapéutico en el posible manejo de segunda línea de la CBP, sino también que sus mediciones en los laboratorios podrían utilizarse como factor pronóstico de la enfermedad, y ser más adelante objetivo de estudio.
Rituximab es un anticuerpo monoclonal específico para el antígeno CD20 humano, el cual es una proteína transmembrana hidrofóbica que está localizada en los linfocitos B maduros y pre-B. Tras la unión del dominio Fab del rituximab al antígeno CD20 de los linfocitos B, el dominio Fc desencadena una respuesta inmunitaria del huésped que provoca la lisis de las células B normales y malignas. El mecanismo exacto de la lisis celular no se conoce, pero puede implicar la citotoxicidad dependiente del complemento (CDC, del inglés, Complement-Dependent Cytotoxicity) y la citotoxicidad mediada por células dependientes de anticuerpos (ADCC, del inglés, Antibody-Dependent Cell-Mediated Cytotoxicity) [85].
Se ha documentado que la respuesta de los pacientes al UDCA es heterogénea y, por ende, aquellos que tengan una respuesta parcial presentan mayor riesgo de progresión de la enfermedad, por lo anterior, surgió la necesidad de buscar nuevas terapias y se han desarrollado estudios con el objetivo de evaluar la eficacia del rituximab en los pacientes con CBP. A pesar de que este medicamento fue diseñado inicialmente para el tratamiento del linfoma de células B, ha demostrado ser eficaz para tratar enfermedades autoinmunes como artritis reumatoide, lupus eritematoso sistémico y pénfigo vulgar, entre otras [86].
En el año 2012 se publicó un estudio cuya finalidad era evaluar la seguridad y efectos inmunológicos sobre la depleción de las células B, al utilizar el anticuerpo monoclonal rituximab en pacientes con CBP y una respuesta parcial al UDCA [87]. Los resultados sugieren que esta terapia es segura y revierte de forma transitoria las alteraciones inmunológicas que están presentes en los pacientes con CBP, por lo cual, se concluyó que el rituximab puede tener un potencial efecto terapéutico, especialmente en la población resistente a la terapia de primera línea [87].
A raíz de lo anterior, surgió otro estudio que tenía como objetivo evaluar la seguridad y eficacia del rituximab en pacientes con CBP refractaria a UDCA, el cual concluyó que la depleción de células B es bien tolerada, pero su eficacia es limitada en esta población [56].
En el año 2018 se realizó un ensayo clínico aleatorizado para evaluar el rol del rituximab en el tratamiento de la fatiga moderada-grave en pacientes con CBP; los resultados fueron desalentadores puesto que no hubo diferencia significativa en el score de fatiga a los 3 meses entre el grupo placebo y aquel que recibió la intervención, además, los desenlaces demostraron que el efecto metabólico del rituximab no se traducía en un beneficio clínico [88].
Por lo anterior, parece que rituximab no aporta mayor provecho a los pacientes que no son respondedores al UDCA, por ende, se necesitan nuevas terapias para evitar la progresión de la enfermedad y desarrollo de cirrosis en este grupo.
Es un anticuerpo monoclonal dirigido contra las interleuquinas 12 (IL-12) y 23 (IL-23) [89]. En el momento se encuentra en desarrollo un ensayo clínico aleatorizado (ECA) patrocinado por Janssen, que busca evaluar la seguridad y eficacia a diferentes dosis y frecuencias de administración del medicamento en pacientes con CBP que no han respondido al UDCA. Los resultados preliminares muestran una reducción en los niveles de ALT, AST, fosfatasa alcalina y bilirrubina, pero con una frecuencia del 90% de eventos adversos no serios (NCT01389973) [90].
Es una proteína de fusión que se une a CD80 y CD86 de las células presentadoras de antígeno, impidiendo el proceso de estimulación de los linfocitos T [89]. Existe un reporte de caso de una paciente con artritis reumatoide y CBP, que fue tratada con este medicamento luego de que no se lograra un control adecuado con azatioprina, demostrándose una reducción a la normalidad de la fosfatasa alcalina y GGT, con una normalización del patrón histológico cuando se le comparó con la biopsia practicada en el momento del diagnóstico [91].
Actualmente se encuentra en curso un ECA de etiqueta abierta realizado por Bowlus y colaboradores, en el cual se evalúa la eficacia de abatacept para disminuir los marcadores bioquímicos de colestasis y lesión en pacientes con CBP y respuesta parcial al UDCA, además del perfil de eventos adversos. Los resultados preliminares no muestran cambios considerables en los marcadores bioquímicos, imagenológicos o clínicos en los pacientes intervenidos (NCT 02078882) [92].
Son células pluripotenciales que se pueden diferenciar en hepatocitos, sin embargo, en este contexto son de interés por sus propiedades inmunomoduladoras al secretar citoquinas que inducen un fenotipo M2 en los macrófagos con un perfil proinflamatorio inicial, disminución de la activación de los linfocitos NK y presentación antigénica por parte de las células CD, entre otras propiedades [93]. En el momento se está realizando un ECA, el cual aún no cuenta con resultados preliminares (NCT 03668145) [94].
En el momento también se están estudiando otros medicamentos con actividad en el sistema inmune, pero aún no se cuenta con resultados preliminares que puedan ser sujetos a análisis. Entre ellos se encuentran los siguientes: E6011, anticuerpo anti-CXCL1 (NCT03092765) [95]; baricitinib, un inhibidor de JAK1 y JAK2 (NCT03742973) [96]; etrasimod, un agonista de receptores SPR1 y SPR4 (NCT03155932) [97]; y FFP104, un antagonista del receptor CD40 (NCT02193360) [98].
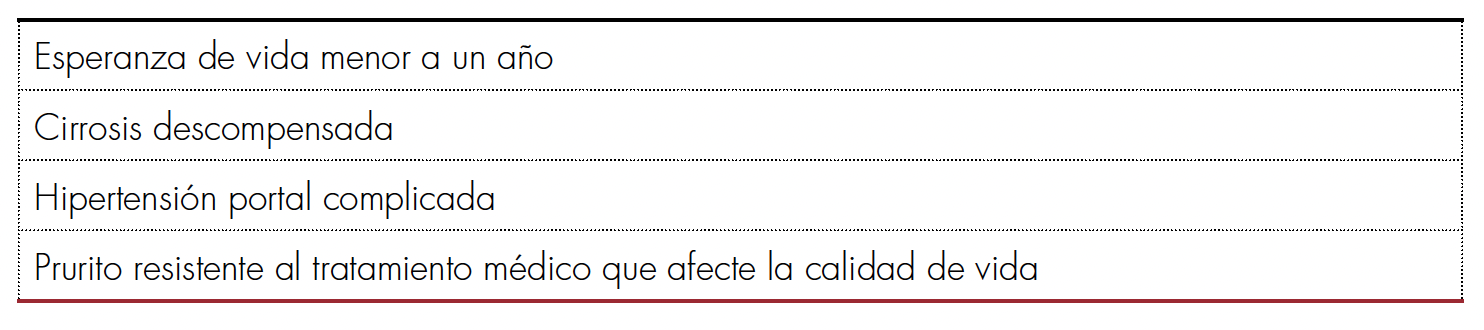
Pese a que la recurrencia postrasplante hepático puede ocurrir hasta en el 36% de los casos a los 10 años [99], es una alternativa muy esperanzadora para pacientes seleccionados, que cumplan con los criterios de la tabla 2.
El trasplante mejora la calidad de vida notablemente, aunque se ha documentado que la fatiga puede persistir [14], por ello se ha propuesto el uso de UDCA como terapia preventiva después del trasplante con una p<0,0001 para recurrencia de CBP, una p<0,05 para pérdida del injerto, p<0,05 para muerte relacionada con enfermedad hepática, y una p<0,05 para muerte por todas las causas, todas con significancia estadística [101].
Indicaciones de trasplante hepático en colangitis biliar primaria. Tomado de [100].
La comprensión de la CBP como enfermedad que afecta a un escaso número de individuos a nivel mundial, deja claro que es un proceso al que le falta mayor investigación, incluso siendo su nombre objeto de análisis a la hora de abarcar sus mecanismos. Actualmente, la reducción de los marcadores inflamatorios y ácidos biliares totales, y el patrón colestásico son algunas de las metas claves para lograr el manejo de la enfermedad e impactar en la sobrevida de los pacientes. Por lo tanto, el descubrimiento de nuevos mecanismos fisiopatológicos ha permitido iniciar estudios con tratamientos que podrían mejorar la calidad de vida de los sujetos que la padecen. Sin embargo, los hallazgos aún son inciertos y se hacen necesarios más estudios para aclarar el impacto de las terapias emergentes sobre la CBP.
Para el doctor Juan Carlos Restrepo Gutiérrez por la asesoría durante la redacción del manuscrito y para el Grupo de Investigación de Gastrohepatología de la Universidad de Antioquia. De igual forma, nuestros agradecimientos para la Estudiante de Medicina Manuela Gil por su colaboración con las gráficas y para el doctor Germán Osorio Sandoval que nos aportó las imágenes histopatológicas.

Figura 1.
Manifestaciones clínicas de la colangitis biliar primaria (CBP).

Figura 2.
Hallazgos histopatológicos en colangitis biliar primaria. (A) Espacio porta con infiltrado inflamatorio mononuclear con macrófagos, ausencia de conducto biliar y presencia de arteria y vena. (B) Espacio porta sin conducto, vena dilatada y arteria. (C) Espacio porta con destrucción del conducto biliar y acúmulos de macrófagos con linfocitos. (D) Espacio porta con infiltrado inflamatorio de predominio mononuclear en la zona central, con destrucción del conducto biliar. Imágenes por cortesía del doctor Germán Osorio, Grupo de Gastrohepatología, Universidad de Antioquia.

Figura 3.
Enfoque diagnóstico de la colangitis biliar primaria. ANA: anticuerpos antinucleares; AMA: anticuerpos antimitocondriales.

Figura 4.
Fisiopatología de la colangitis biliar primaria (CBP). AMA: anticuerpos antimitocondriales; Th: linfocitos T helper; PDC-E2: componente E2 del complejo piruvato deshidrogenasa; miR-506: microRNA 506; IFN-γ: interferón gamma; TNF-α: factor de necrosis tumoral alfa; IL: interleuquina.
Criterios para medir la eficacia del ácido ursodesoxicólico. Tomado y adaptado de [45].

FA: fosfatasa alcalina; AST: aspartato aminotransferasa; VLS: valor del límite superior normal.
Indicaciones de trasplante hepático en colangitis biliar primaria. Tomado de [100].



