Resumen: En el paciente con diabetes mellitus (DM) y enfermedad renal crónica (ERC), las alteraciones electrolíticas y metabólicas constituyen un verdadero desafío. En noviembre de 2021, el Comité de Nefropatía de la Sociedad Argentina de Diabetes realizó una jornada científica con el objetivo de actualizar las alteraciones hidroelectrolíticas y del metabolismo óseo mineral, y las consideraciones dietarias en ERC y DM.
Palabras clave: diabetes mellitus,enfermedad renal crónica,alteraciones electrolíticas,metabolismo óseo mineral,dieta.
Abstract: In patients with diabetes mellitus (DM) and chronic kidnedisease (CKD), electrolyte and metabolic alterations constitute a real challenge. In November 2021, the Nephropath Committee of the Argentine Diabetes Society held a scientific conference with the aim of updating hydroelectrolytic and mineral bone metabolism disorders, and dietary considerations in CKD and DM.
Keywords: diabetes mellitus, chronic kidney disease, electrolyte disturbances, mineral bone metabolism, diet.
Jornadas
Jornadas del Comité de Nefropatía de la Sociedad Argentina de Diabetes Alteraciones electrolíticas y del metabolismo en pacientes con diabetes mellitus y enfermedad renal crónica. Parte 1.1
Conference of the Nephropathy Committee of the Importar imagen Importar tabla Argentine Diabetes Society Electrolyte and metabolism alterations in patients with diabetes mellitus and chronic kidney disease. Part 1.1
Recepción: 13 Marzo 2022
Aprobación: 13 Abril 2022

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
El escenario de una persona con diabetes mellitus (DM) y enfermedad renal crónica (ERC) presenta un verdadero desafío en relación a los objetivos metabólicos y reno-cardiovasculares que actualmente se plantean en la práctica clínica. Asimismo, deben considerarse los trastornos hidroelectrolíticos, del estado ácido base y metabólicos, muy frecuentes y varias veces subdiagnosticados, además de las consideraciones dietéticas especiales en estas poblaciones de pacientes.
En esta primera parte se desarrollan los trastornos electrolíticos en la ERC y la DM.
La hiponatremia, definida como la concentración de sodio sérico (Na) <135 mEq/l, es el desorden de fluidos y electrolitos más frecuente en la práctica clínica; ocurre en un 30% de los pacientes hospitalizados1,2. Se puede clasificar según:
• Su gravedad bioquímica en: leve (130- 135 mmol/l), moderada (125-129 mmol/l) o severa (<125 mmol/l).
• Según el tiempo de desarrollo en: aguda (<48 horas -h-) o crónica (>48 h).
• Según los síntomas3en: moderados (náuseas, confusión, cefalea) o severos por edema cerebral y aumento de la presión endocraneana (vómitos, distress cardiorrespiratorio, somnolencia anormal, convulsiones o coma cuando la hiponatremia se desarrolla en forma aguda y no hay adaptación al ambiente hipotónico). Aunque los síntomas severos en la hiponatremia aguda están bien definidos, en la hiponatremia crónica y sin síntomas aparentes puede haber anormalidades clínicas sutiles, como déficit de atención, dificultades en la deambulación, caídas y fracturas4. Además, la hiponatremia se asocia con el incremento de la mortalidad en pacientes hospitalizados5,6.
La regulación fisiológica del Na depende del balance entre el ingreso de agua determinado por la sensación de sed y el egreso determinado por la secreción de la hormona antidiurética (HAD)7. El balance del agua puede alterarse por condiciones patológicas que causan anormal ingesta de fluidos, cambios patológicos en la secreción de la HAD que anulan el estímulo osmótico, o acciones a nivel del receptor de la HAD o de las aquaporinas2,8.
En la ERC avanzada, el riñón preserva la función de mantener la homeostasis, incluyendo la regulación del balance del agua. La habilidad de los riñones de adaptarse a los cambios en la ingesta de agua disminuye, en tanto que la máxima dilución y concentración de la orina declina gradualmente durante el curso de la ERC, con la capacidad de dilución preservada más tiempo que la capacidad de concentración9.
En estadios avanzados, en la ERC se presenta siempre la misma osmolaridad urinaria, aproximadamente 300 mOsm/l (isostenuria), a pesar de cualquier ingesta de volúmenes de agua.
La prevalencia encontrada en diferentes estadios de ERC es del 13,5% de hiponatremia y de 2% de hipernatremia10.
La presencia de hiponatremia no se correlaciona con la severidad de la ERC y es similar desde estadios Kidney Disease: Improving Global Outcomes (KDIGO 3A) en adelante, mientras que la hipernatremia tiende a aumentar a medida que progresa la ERC, lo que demuestra que la habilidad de concentrar la orina se afecta más rápidamente que la capacidad de dilución9.
En la Figura se describe el algoritmo diagnóstico de hiponatremia. El primer paso en la evaluación es determinar la osmolaridad plásmatica:
La ER puede ocasionar hiponatremia y alteración renal para regular la osmolaridad urinaria, por lo cual este algortimo debe usarse con prudencia. • Hiponatremia con osmolaridad conservada. La osmolaridad está conservada pese al descenso plasmático de Na, lo cual implica que existen otros osmoles que reemplazan al mismo como principal determinante de la osmolaridad plasmática. Existen numerosas causas, la hipoglucemia es la más frecuente en la práctica clínica. En la hiperglucemia, la osmolaridad debe calcularse teniendo en cuenta el factor de corrección: por cada 100 mg/dl de aumento de la glucemia por encima de 100 mg/dl, el Na plasmático disminuye entre 1,6 a 2,4 mEq/l11.
• Hiponatremia con osmolaridad reducida <275 mOsm/l. Es importante determinar la velocidad de reducción y medir, además, la osmolaridad urinaria.
La mayor dificultad diagnóstica se presenta en la hiponatremia asociada a hipoosmolaridad o síndrome de secreción inadecuada de hormona antidiurética (SIHAD) (siempre conviene descartar hipotiroidismo severo o insuficiencia adrenal primaria o secundaria). Existen criterios mayores y adicionales para su diagnóstico (Tabla)12.
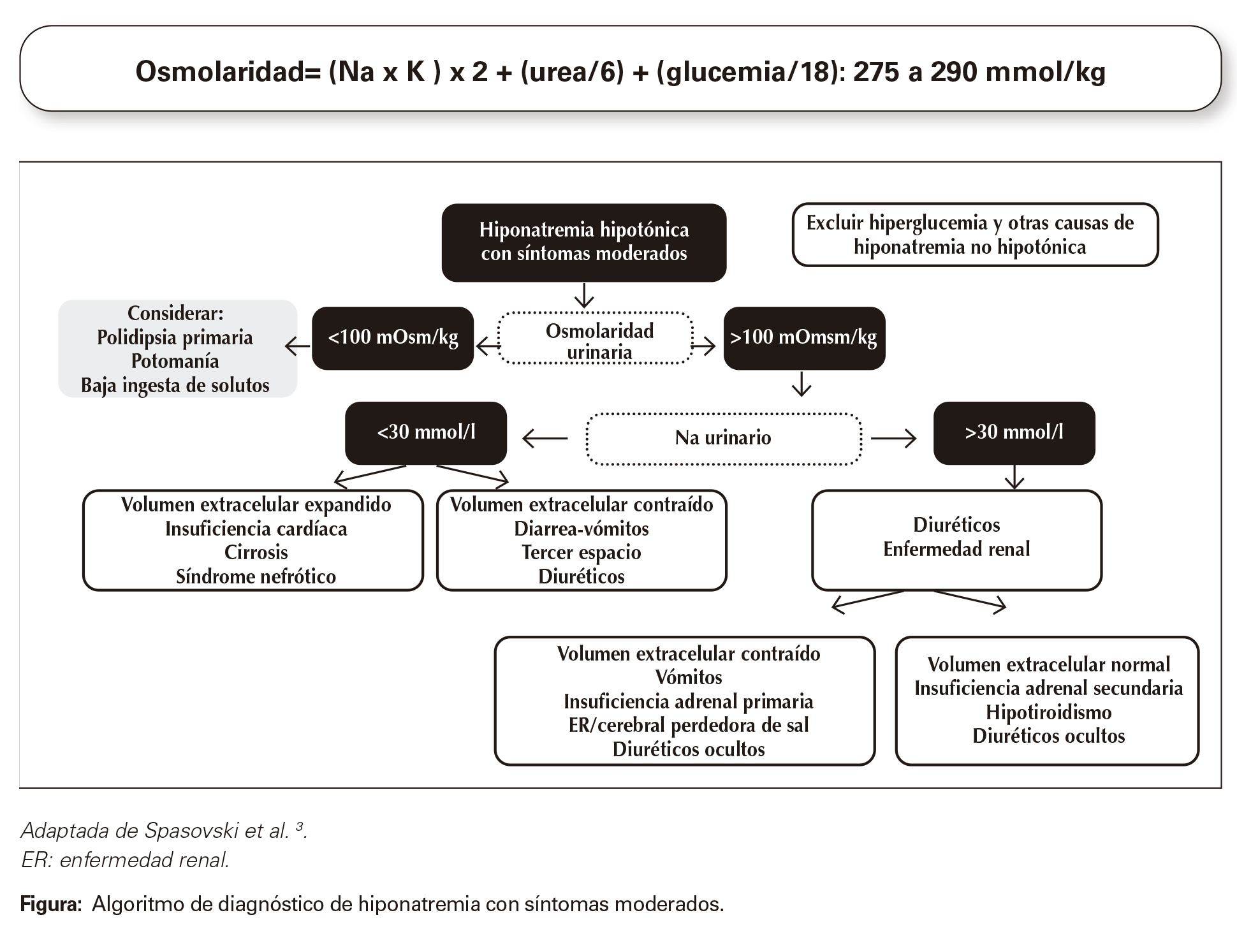
Figura
Algoritmo de diagnóstico de hiponatremia con síntomas moderados.
ER: enfermedad renal.
Criterios de diagnóstico del síndrome de secreción inadecuada de hormona antidiurética (SIHAD).
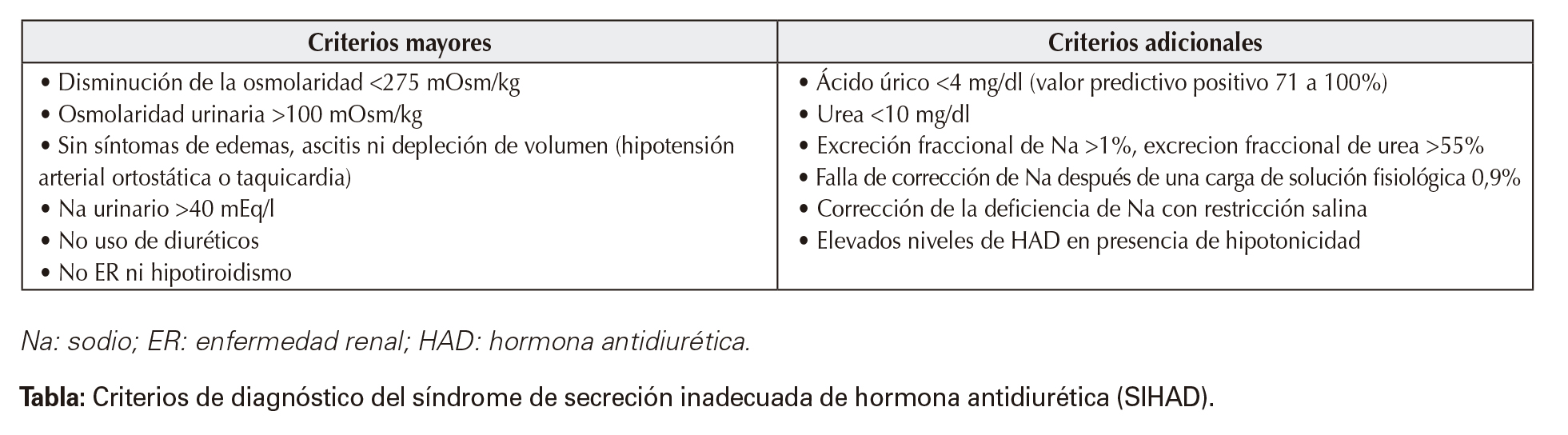
Na: sodio; ER: enfermedad renal; HAD: hormona antidiurética.
• Con síntomas graves. Intervención rápida con infusión endovenosa de 150 ml de solución salina hipertónica (NaCl al 3%) o equivalente en 20 minutos (min), y evaluar natremia a los 20 min mientras se repite la infusión de 150 ml de salina hipertónica. Realizar dos veces o hasta alcanzar un aumento de 5 mmol/l de la natremia o mejoría de los síntomas; luego solución salina al 0,9%. Tratar la hiponatremia grave sintomática en un entorno donde se pueda proporcionar monitorización clínica y bioquímica cercana3. En la ERC el tratamiento es similar, con algunas consideraciones especiales13.
• Solución salina al 0,9% para depleción de volumen. En depleción de volumen, la solución salina es el tratamiento de elección, con especial precaución en ERC ya que la limitación en la excreción de agua se aplica también a la excreción de Na, limitando su aplicación como parámetro de hipovolemia.
• Restricción de agua. Puede ser la medida más acertada en ERC, pero la inhabilidad del riñón puede conducir a valores hipernatrémicos en caso que la restricción sea severa.
• Diuréticos de asa. En ERC pueden usarse solo a altas dosis o con restricción de agua. Puede haber resistencia al uso de diuréticos, aún en dosis altas. Para quienes responden, monitorear Na, K y Mg junto con el volumen plasmático. La alta velocidad de excreción de solutos por nefrona y la resistencia a la vasopresina en el túbulo colector renal aumentan el riesgo de hipernatremia porque excretan agua libre14.
• Antagonistas de receptores de vasopresina (vaptanes). La mayoría de las guías no lo recomienda para el manejo de la hiponatremia.
Recientes trabajos plantearon la posibilidad de utilizar inhibidores de cotransportadores sodio/glucosa tipo 2 (iSGLT-2) en el caso de SIHAD, y se observó mejor respuesta en hiponatremias más severas15.
La hipernatremia -Na sérico >145 mmol/l- presenta hiperosmolaridad hipertónica dado que involucra el movimiento de agua y provoca deshidratación celular. La causa más frecuente es la iatrogénica en hospitalización y las complicaciones más serias se deben al tratamiento inapropiado de su causa16,17. Es mucho menos frecuente que la hiponatremia, con una prevalencia del 2% en pacientes hospitalizados18.
Tanto la prevalencia como la incidencia y el significado de las disnatremias están poco estudiadas en pacientes con ERC, en los cuales se ha demostrado la relación entre la mortalidad y las disnatremias como curva en “U”. Pero la hipernatremia presenta una asociación más fuerte con la mortalidad que la hiponatremia19.
Las causas más frecuentes de hipernatremia son: ingesta inadecuada de agua, pérdida acuosa secundaria a potomanía, diabetes insípida central o nefrogénica, pérdida no urinaria de fluidos (sudoración excesiva, diarreas, íleo, fístulas) y administración excesiva de soluciones hipertónicas (bicarbonato o alimentación enteral o parenteral).
El tratamiento implica identificar la causa del déficit de agua, controlar la temperatura corporal, tratar la hiperglucemia y glucosuria, suspender los diuréticos o laxantes, tratar la hipercalcemia/hipopotasemia, y suspender la alimentación parenteral o enteral.
Deben administrarse soluciones hipotónicas: dextrosa al 5%, solución hipoosmolar al 0,2% y agua destilada. Las mejores vías de adminstración son oral o sonda nasogástrica; si no es posible, usar endovenosa con el fin de disminuir la concentración de Na en 1 mEq/l/h con descenso del Na plasmático no >10 mEq/l en las 24 h20.
Edita: Sello Editorial Lugones, Ciudad de Buenos Aires, Argentina.

Figura
Algoritmo de diagnóstico de hiponatremia con síntomas moderados.
ER: enfermedad renal.
Criterios de diagnóstico del síndrome de secreción inadecuada de hormona antidiurética (SIHAD).

Na: sodio; ER: enfermedad renal; HAD: hormona antidiurética.


