Resumen: Paro cardiaco en salas de recuperación posanestésica, entidad poco frecuente en esterilizacion tubaria. Factores descencadenantes como sobresedación, bloqueo espinal alto, uso de opioides, toxicidad sistémica por anestésicos locales. La ligadura tubárica como prevención de embarazo definitivo, se realiza preferentemente con bloqueo raquídeo. Paciente de 35 años en su puerperio de 12 horas, se somete a salpingoclasia bilateral bajo anestesia raquidea, con dosis de fentanil de 20 mcg y bupivacaina pesada de 12 mg. Nivel de dermatoma alcanzado de T6 (ideal para el procedimiento quirúrgico), sin ninguna otra administración medicamentosa. En la unidad de recuperación posanestésica presenta paro cardiaco con inicio inmediato soporte vital avanzado con buenos resultados posteriores. Se le practican los exámenes complementarios e interconsultas correspondientes. Paciente con alta hospitalaria sin secuelas neurológicas a los 4 días posteriores al evento. Se recomienda prevenir y tratar la causa de todo evento cardiaco.
Palabras clave: paro cardiaco, anestesia raquídea, esterilización tubaria, periodo de recuperación de la anestesia.
Abstract: Cardiac arrest in post-anesthetic recovery period, a rare entity in sterilization tubal . Descending factors such as over-sedation, high spinal block, use of opioids, systemic toxicity from local anesthetics. Tubal ligation as prevention of definitive pregnancy, is preferably performed under spinal anesthesia. A 35-year-old patient in his 12-hour puerperium, undergoes Sterrilization Tubal under spinal anesthesia, with fentanyl doses of 20 mcg and hiperbaric bupivacaine of 12 mg. Dermatome level reached of T6 (ideal for the surgical procedure), without any other drug administration. In the post-anesthesia recovery period, she presented cardiac arrest with immediate initiation of advanced life support with good later results. Complementary exams and corresponding consultations are given. Patient released from hospital with no neurological sequelae 4 days post the incident. It is recommended to prevent and treat the cause of all cardiac events.
Keywords: heart arrest, anesthesia, spinal, sterilization tubal, anesthesia recovery period.
Casos clínicos
Paro cardiaco inesperado en unidad de cuidados posanestésico en paciente post esterilización tubárica
Recepción: 10 Octubre 2020
Aprobación: 18 Marzo 2021
El paro cardiorrespiratorio perioperatorio (PCRP) definido como un evento donde el paciente requiere maniobras de compresión torácica o desfibrilación cardiaca, ocurrido desde el ingreso a quirófano hasta el alta de la sala de recuperación posanestésica1 durante ese tiempo el paciente anestesiado y bajo vigilancia del personal designado y2 existe otra definición de paro cardiaco como la ausencia de pulso, actividad eléctrica sin pulso, fibrilación ventricular con necesidad de reanimación cardiopulmonar y empleo de compresiones torácicas3.
La incidencia global de paro cardiaco perioperatorio está entre 4.3 a 34.6 por 10 000 procedimientos, mientras que en la población geriátrica se encuentra dentro de 54.4 por 10 000 procedimientos4.
Los factores para desencadenar un paro cardiaco son sobre sedación, paro respiratorio, anestesia espinal total, infarto de miocardio y toxicidad sistémica por anestésicos locales5.
La ligadura de trompas es un método de anticoncepción de manera definitiva, en Estados Unidos cerca de 700 000 casos de los cuales la mitad se realiza en el posparto y la otra mitad de manera ambulatoria, siendo la tasa de esterilización después del parto cerca del 8 % a 9 % de todos los nacidos vivos6.
La elección de la técnica anestésica depende de varios factores como el intervalo de tiempo desde el nacimiento hasta la ligadura, los cambios fisiológicos que persisten en el postparto, el riesgo obstétrico y anestésico para la realización de la ligadura de trompas7.
No existe evidencia científica sobre paro cardiaco y ligadura de trompas post anestesia raquídea o en unidad de cuidados posanestésicos, solo reporte de algunos casos con anestesia general. Por tal motivo es que se presenta el siguiente caso clínico.
Mujer de 35 años, procedente de la provincia Mizque. Se derivó del centro de salud al hospital Obrero N° 2 (fecha 08 de mayo de 2020), para atención de trabajo de parto con posterior realización de salpingoclasia bilateral por paridad satisfecha.
Ingresó a quirófano con diagnóstico de puerperio inmediato post parto conducido, paridad satisfecha por G8P8A0C0.
Dentro de los antecedentes de la paciente:
Tuberculosis a los 15 años la que recibió tratamiento. Obesidad I sin tratamiento. No refiere alergias, tampoco procedimientos quirúrgicos ni anestésicos. Ayuno preoperatorio: mayor a 10 horas (alimento solido liviano).
· Antecedente no patológico: no fuma, no refiere consumo alcohólico.
· Antecedente gineco obstétrico: G8P8A0C0
· Examen Físico:Piel morena con mucosas húmedas y ligeramente pálidas. Vía aérea: piezas dentarias incompletas, Mallampati III, Distancia tiro-mentoniana > 6 cm, distancia esternomentoniana > 10 cms. Cuello: cilíndrico, móvil y grueso. Neurológico: consciente con Glasgow 15/15. Cardiovascular con frecuencia cardiaca (FC) de 74 latidos por minuto (LPM). Rítmico sin ruidos sobreagregados. Respiratorio: frecuencia respiratoria (FR) de 18 por minuto. Murmullo vesicular conservado. Abdomen con globo uterino. Extremidades con tono y trofismo conservado.
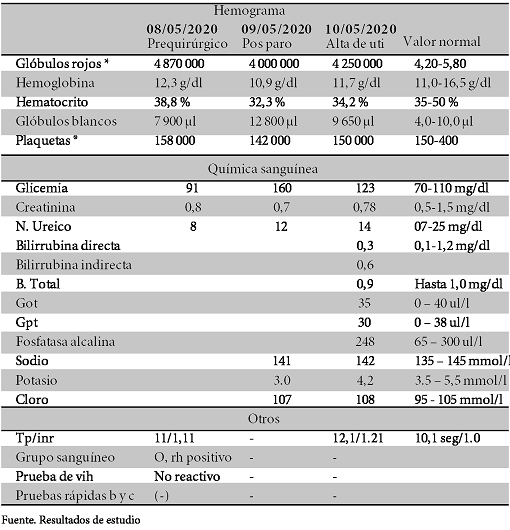
Laboratorios Complementarios (tabla 1)
En fecha 09 de mayo de 2020, a horas 13:30 ingresó a quirófano para salpingoplastia bilateral bajo anestesia regional raquídea. Los signos vitales antes de colocar la anestesia fueron de PA= 123/70 mmHg, FC=76 x´, satO2= 93 %, Clasificada como ASA II “E” según clasificación del estado físico de la ASA (American Society of Anesthesiology). Posterior a asepsia - antisepsia, con aguja punta de lápiz N° 25 se atravesó duramadre y se administró 20 mcgr de fentanilo más 12 mgr de bupivacaina pesada al 5 %. Nivel de dermatoma alcanzado T6. Sin intercurrencia durante el transoperatorio y no se administró ningún otro medicamento. Posterior a los 35 minutos la paciente pasa a salas de unidad de cuidados posanestésicos (UCPA) con PA= 106/64 mmHg, FC= 78x´, satO2= 94 %.
Posterior a 1 minuto en UCPA se observó paciente inconsciente, con saturación de oxígeno de 88 %, sin pulso. Inmediatamente se inició con el protocolo de reanimación cardiopulmonar con compresión torácica, administración de 1 mg de adrenalina con apoyo de oxígeno suplementario al 100 %. Después de 40 segundos se presenta pulso rítmico de 123 x´, ECG= con ritmo sinusal, PA=89/46 mmHg, SatO2=82%. Se procedió a la intubación orotraqueal con lo cual la saturación de oxígeno mejora a 95 %, pupilas isocóricas fotoreactivas con reflejo fotomotor presente, se infundió cristaloides a goteo rápido y la frecuencia cardiaca se encuentra en 42 por minuto, se colocó atropina 1 mgr. Posterior a esto, la paciente se observó con signos vitales más estables pero aun inconsciente, se administró naloxona IV (0,2 mg), sin mejoría. Previa administración de antagonista de opioide, se procedió a la toma de gasometría y laboratorios. Se analizaron posibles causas reversibles pensando en hipoxia por opioide como causa secundaria.
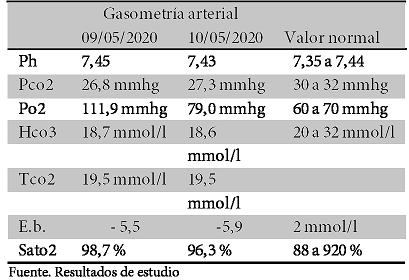
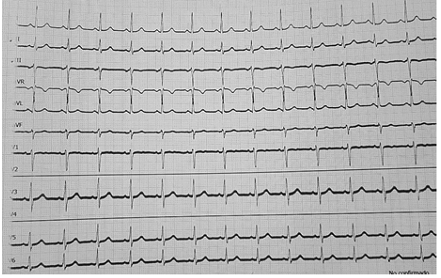
Aunado a la secuela de patología tuberculosa. Glicemia capilar de 97 mg/dl. Se solicitó interconsulta con UTI y laboratorios como hemograma, gasometría (ver tabla 2), electrocardiograma de 12 derivaciones (ver figura 1).
Se procedió al traslado de paciente a la Unidad de Terapia Intensiva, donde se complementó interconsultas con especialidades de neurología y cardiología, además de estudios como: tomografía de cráneo, radiografía de tórax, electroencefalograma (EEG) y estudio holter debido a que la paciente proviene de un lugar endémico de chagas.
Posterior a 20 horas iniciado el RCP se procedió al retiro del tubo endotraqueal y se detuvo la infusión del vasopresor. Paciente en buen estado general con ventilación espontánea y sin foco motor.
Reporte de exámenes complementarios:
• Tomografía axial computarizada simple de cráneo: normal.
• Radiografía de tórax: incremento de la silueta cardiaca con secuelas de tuberculosis. Electroencefalograma: sin evidencia de actividad epileptiforme.
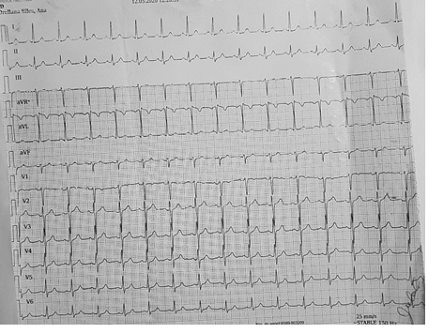
• Reporte de Electrocardiograma (12/05/2020): ritmo sinusal, FC de 80 lpm. Ver figura 2.
• Holter de 24 horas (14/05/2020): FC de 87 lpm, presento 2 episodios diurnos de taquicardia autolimitadas de 122 lpm y una mínima de 66 lpm. Presento extrasístole auricular escasa, sin presencia de arritmias, tampoco de pausa, ni paros sinusales en el estudio.
Interconsultas:
• Valoración por neurología: sin evidencia de daño neurologico, ni signos meníngeos, neurológicamente estable. Alta por neurología con control y seguimiento por consulta externa dentro de 4 meses.
• Valoración cardiológica: sin alteraciones cardiológicas, NYHA I.
A los 4 días posteriores, paciente fue dada de alta hospitalaria.
La presentación de paro cardiaco en salas de recuperación posanestésico es poco frecuente, especialmente en pacientes sometidos a procedimientos como es la salpingoclasia bilateral por paridad satisfecha como método de planificación familiar definitiva.
La ligadura de trompas es una cirugía de corta duración, se efectúa preferentemente bajo bloqueo aracnoideo, más uso de anestésicos locales y adición de opioides. Tal como mencionan Liu y col8, resaltando el beneficio de la anestesia regional por el menor consumo de opioides.
Para continuar, Whizar y col9 propone el perfil de cada fármaco anestésico intratecal debe ser el parámetro más importante a considerar al momento de planear la anestesia espinal.
Cosgrave y col10 recomiendan el uso de fentanil para disminuir el requerimiento de anestésicos locales y mejorar la calidad anestésica. Teniendo en cuenta que el uso de fentanil puede producir depresión respiratoria dentro la primera hora de su administración. Cabe señalar no se menciona la dosis capaz de producir depresión respiratoria. Como dice Gonzales11, el uso de opioides es la piedra angular de todo procedimiento anestésico y analgésico. En la paciente se administra 20 mcg de fentanilo intratecal, que es la dosis estándar de opioide en el manejo anestésico del centro Hospitalario.
Por otro lado, Jeejeebhoy y col12 da a conocer la presencia de hipoventilación o apnea posterior a administración de opioide por múltiples vías (oral, intravenosa o neuroaxial) en multiples pacientes con alto riesgo. La paciente tiene antecedente de secuelas de Tuberculosis descrita en la radiografía de tórax y con saturación de oxígeno de 93 %.
Adicionalmente es importante recordar que la presencia de progesterona durante el embarazo, constituye un estimulante respiratorio, por lo que se hace seguro el empleo de opioides de manera intratecal como plantea Herrera y col13, pero Tribu y col14 sugieren un descenso brusco de la progesterona después del nacimiento. , que conduciria a la perdida de su efecto protector sobre la depresión respiratoria, siendo uno de los factores probable del caso para producir depresión respiratoria y llevar a hipoxia en cuestión de segundos.
Por su parte, Alegbeleye y col5 argumenta en su reporte dos factores para desencadenar paro cardiaco posterior a la anestesia espinal como ser: la abolición del sistema simpático y el balance de hídrico negativo. Se descarta la primera postura debido a que la paciente no presentó hipotensión ni bradicardia posterior a la administración de la anestesia regional.
En lo que se refiere al balance hídrico, las horas de ayuno de la paciente fueron más de 10 horas posterior a la última ingesta antes de realizar el procedimiento anestésico sumado a la perdida sanguínea de 300 ml durante la atención del parto, por lo que se considera otro factor o mecanismo para el desarrollo de paro cardiaco. Dentro de este orden de ideas, Kumari y col15 alude como otros mecanismos de paro cardiaco en pacientes con ayuno preoperatorio prolongado a: malnutrición, deshidratación, uso de diuréticos o vasodilatadores.
Desde el punto de vista de Bhatnagar y col16, la etiología del paro cardiaco post anestesia subaracnoidea es multifactorial.
Pacientes con multiples factores de riesgo para presentar paro cardiaco deben ser evaluados de manera minuciosa e implementar medidas profilácticas como empleo de índice de Biespectral (BIS), empleo de gasometría arterial como lo hace notar Burgdorff y col17.
Por otro lado, Gurbuz18señala el inicio de las compresiones torácicas debe ser de manera inmediata y con resultado favorable después del primer minuto de haber sufrido paro cardiaco en paciente que recibió anestesia raquídea después de 20 minutos de su administración para una herniorrafía inguinal.
Posterior al paro cardiaco, se solicitó EEG e interconsulta con neurología, ambos con resultados normales, en la opinión de Mcevoy y col19 la función neurológica debe ser el parámetro de evaluación más importante como resultado del manejo adecuado de un paro cardiaco. A propósito de la temperatura, la misma se implementa a 33°C en UTI, para tener un pronóstico favorable. También Sutherasan y col 20 aluden como uno de los estándares de atención para los pacientes posparo cardiaco.
A juicio de Moitra y col21 sostienen que es más fácil el manejo de un paro cardiaco perioperatorio por que los médicos están familiarizados con los detalles del procedimiento y esto permite intervenir de manera dirigida, eficaz y oportuna.
Así como describe Hinkelbein4 y Jarstad y col22 debe existir acción inmediata para el desarrollo de las pautas internacionales de soporte vital avanzado para la prevención y tratamiento del paro cardiaco en el perioperatorio llevando a una reanimación exitosa y desde la posición de Luna23 que considera contar con una gran cantidad de equipo especializado y con entrenamiento para prevenir y mitigar los efectos adversos del paro cardiaco. Así es como se atendió el presente caso, cada médico en especial el anestesiólogo debe tener entrenamiento en los protocolos internacionales y actualizados.
Se recomendar a los futuros anestesiólogos la prevención en cada etapa de la anestesia, así como manifiesta Aguirre que el 78 % de los PCRP atribuidos a la anestesia pueden ser prevenibles.
En lo que respecta al manejo del caso, se obtuvo una respuesta rápida del equipo multidisciplinario, desde personal de enfermería, laboratorio y médicos interconsultantes. Deben tener presente los futuros médicos anestesiólogos la prevención de los eventos que puedan causar paro cardiaco.





