Introducción
Se han descrito más de 150 procedimientos quirúrgicos para la corrección del hallux valgus, que incluyen la liberación de tejidos blandos y osteotomías. Las osteotomías distales se han indicado para deformidades moderadas con un ángulo intermetatarsiano >17° y corrección del ángulo articular distal metatarsiano, con adecuados resultados para corregir la deformidad y mejoría funcional.1-7
El tratamiento quirúrgico de esta patología, al ser una extremidad de apoyo, implica un período de incapacidad, con los consiguientes costos para el paciente y su entorno. Si, además, se suman episodios adversos, como infección, refractura, síndrome doloroso regional complejo, la morbilidad tendrá un efecto directo en el paciente y en el sistema de salud.1,2,4,5
El procedimiento tipo scarf ha sido eficaz, con resultados entre buenos y excelentes en la escala de la AOFAS (American Orthopaedic Foot and Ankle Society); sin embargo, se han comunicado complicaciones, entre ellas, infección del sitio operatorio, síndrome doloroso regional complejo, falta de consolidación, consolidación deficiente, impactación dorsal de la cabeza del primer metatarsiano, corrección excesiva y corrección insuficiente.
Esta osteotomía en Z diafisaria del primer metatarsiano requiere exponer todo el hueso con un abordaje medial que permita exponer tanto la diáfisis como la articulación metatarsofalángica y así corregir el ángulo articular distal metatarsiano y alargar los primeros metatarsianos cortos.
La cirugía mínimamente invasiva fue descrita, por primera vez, en 1982, por Lamprecht-Kramer-Bosch, y se basaba en una osteotomía subcapital lineal del metatarsiano. Las técnicas actuales son modificaciones de esta,6 que han evolucionado en los últimos años. La ventaja de estas técnicas son la disminución de los tiempos de recuperación y rehabilitación, ya que la disección profunda de los tejidos blandos es menos extensa, los tiempos quirúrgicos pueden ser más cortos y no requiere de material de osteosíntesis. También se han descrito complicaciones, como lesión nerviosa, vascular, recidiva de la deformidad, entre otras, y las asociadas a las cirugías convencionales.9-15
Dada la alta incidencia de la deformidad del hallux valgus y el significativo número de intervenciones quirúrgicas que se practican para su corrección, es pertinente evaluar los desenlaces clínicos y radiológicos en función de la técnica quirúrgica, porque estos procedimientos generan un impacto económico en el sistema social que aumenta o no según si se usa o no material de osteosíntesis.
Materiales y Métodos
Estudio observacional de tipo cohorte retrospectiva. Se seleccionaron las historias clínicas de los pacientes adultos con diagnóstico de hallux valgus moderado y severo evaluados en un centro hospitalario, entre 2009 y 2014, que fueron operados con las técnicas tipo scarf o mínimamente invasiva, de acuerdo con el criterio del cirujano. Cada uno de los cirujanos tiene una técnica de elección según su curva de aprendizaje.
Se excluyeron aquellos pacientes con antecedente quirúrgico en hallux o artejos menores, deformidad secundaria a trauma o información clínica o radiológica incompleta.
Para cada paciente, se documentó la información sociodemográfica, el estado clínico según la escala de la AOFAS, los hallazgos por imágenes con la medición de los ángulos intermetatarsiano, metatarsofalángico, la escala de Regnauld y el estadio de Reynolds, antes de la cirugía, y a los tres y seis meses.
Técnica quirúrgica
Técnica quirúrgica
Cirugía abierta tipo scarf
Se administra anestesia regional (generalmente bloqueo del tobillo) a todos los pacientes y se les coloca un torniquete alrededor del tobillo. Se efectúa la liberación distal lateral a través de un abordaje en el primer espacio intermetatarsiano. Se realiza un abordaje medial en el intervalo dorsoplantar, la piel y el tejido celular subcutáneo, capsulotomía longitudinal con exposición de los dos tercios distales del primer metatarsiano. Se continúa con la osteotomía: el corte longitudinal se practica en la superficie medial, oblicuo en el eje longitudinal, y se dirige dorsal y distalmente.1,2,16 El vértice proximal se determina con respecto al ángulo intermetatarsiano, será más proximal si el ángulo intermetatarsiano es mayor y el límite distal está a 5 mm del cartílago distal. Los cortes transversales se efectúan en forma de Chevron, a 60º del corte longitudinal y dirigidos proximalmente, primero el proximal, y el distal se realiza extrarticular, lo cual aumenta el ángulo de movimiento de la articulación metatarsofalángica y preserva la irrigación dorsal de la cabeza metatarsiana. El desplazamiento permite diferentes posiciones finales de los fragmentos. El desplazamiento lateral puede ser hasta de dos tercios del diámetro de la diáfisis, haciendo posible un descenso del fragmento distal plantar sin inclinar la cabeza del metatarsiano. El acortamiento ocasionado relaja el flexor brevis, generalmente descomprime la articulación metatarsofalángica. La fijación se realiza con tornillos (Figura 1).1,2,17
La pronación del hallux es la variable determinante para la osteotomía de Akin; sin embargo, cuando el ángulo intermetatarsiano es >16º o el ángulo metatarsofalángico es ≥40º se requerirá de esta también para completar la corrección.
Cirugía
mínimamente invasiva (osteotomías percutáneas)
La técnica quirúrgica evaluada en
nuestro estudio consiste en un bloqueo regional, en posición supina, torniquete
elástico en el cuello del pie para la liberación del primer espacio
intermetatarsiano. Se realizan una incisión de 12 mm del primer espacio
intermetatarsiano para liberar el tendón aductor, una incisión del ligamento
transverso metatarsiano, capsulotomía lateral hasta lograr varo de 45º del
primer artejo, y practicar la liberación y reducción de los sesamoideos. Se
procede a la buniectomía dorsal de la cabeza del primer metatarsiano, si
corresponde. A continuación, por una incisión de 2 mm en el centro distal del
bunión, se diseca la cápsula y, con una fresa de Shannon de 2,2 mm, se reseca
el hueso con irrigación permanente, los detritus óseos son evacuados con ayuda
de la irrigación de solución salina. Se efectúa una nueva incisión de 2 mm
sobre el primer metatarsiano, en su tercio medio dorsolateral. Con la fresa
Shannon se realiza una corticotomía que se completa manualmente dejando bisagra
medial; este procedimiento se repite en la falange proximal del grueso artejo
mediante abordaje medial, en el tercio medio de la falange.6 En este
momento, se toma una radiografía para confirmar la corrección lograda. Se
inmoviliza el pie con un vendaje blando con una espátula medial y cinta
adhesiva sosteniendo la corrección por cuatro semanas; el primer cambio de
vendaje se realiza a las dos semanas. Inmediatamente se autoriza el apoyo completo
con el uso de zapato de suela rígida por seis semanas (Figura 2).10
Análisis estadístico
Inicialmente, se llevó a cabo un análisis descriptivo de la información. Las variables cualitativas se expresan como frecuencias absolutas y relativas. Las variables cuantitativas se describen como medianas y rangos inter-cuartílicos (RIC), teniendo en cuenta su comportamiento estadístico. Para establecer diferencias entre los grupos de cirugía, se utilizó la prueba de Wilcoxon para las variables cuantitativas y las pruebas de ji al cuadrado o de Fisher para las variables cualitativas, según correspondiese. Se interpretaron como significativas las diferencias con un valor p <0,05, con pruebas de hipótesis a dos colas. El análisis de los datos se realizó con el programa STATA versión 13.0.
Este estudio fue aprobado por el Comité de Ética en Investigaciones de la Fundación Universitaria Sanitas.
Resultados
Se incluyeron 123 pacientes en quienes se realizaron 150 procedimientos en un lapso de cinco años. Según la técnica quirúrgica utilizada de acuerdo con el criterio del cirujano, los pacientes fueron divididos en dos grupos: mínimamente invasivo (67 pacientes, 44,7%) y scarf (83, 55,3%).
La mediana de la edad era de 56 años y la mayoría eran mujeres (88,6%). En la Tabla 1, se detallan las características iniciales de los pacientes.
Antes de la cirugía, la mayoría sufría dolor leve, ocasional, sin limitación de la actividad y necesitaba calzado cómodo. En el examen físico, el 98% de los pacientes presentaba dolor en la articulación metatarsofalángica del hallux y, en los casos de deformidad severa, dicha articulación estaba inestable debido a su incongruencia; sin embargo, era posible reducirla pasivamente en algunos casos. La articulación interfalángica del hallux se encontró estable y no era dolorosa, el 46% tenía callo sintomático. En la Tabla 2, se detallan las características de los pacientes, según el tipo de procedimiento.
Se encontraron diferencias estadísticamente significativas en cuanto a la intensidad del dolor y la limitación para las actividades, que fueron mayores en el grupo de cirugía scarf. El puntaje de la escala de la AOFAS fue ligeramente más alto en el grupo con cirugía mínimamente invasiva.
En las Figuras 3 y 4, se muestra el cambio de los ángulos intermetatarsiano y metatarsofalángico antes de la cirugía, y a los tres y seis meses de los procedimientos, en ambos grupos.
En la Figura 5, se presenta la evolución de la escala de la AOFAS, según la técnica elegida. Con ambos procedimientos, se obtuvo un incremento de esta escala, especialmente a los seis meses de seguimiento.
Tabla 1
Características prequirúrgicas de los pacientes
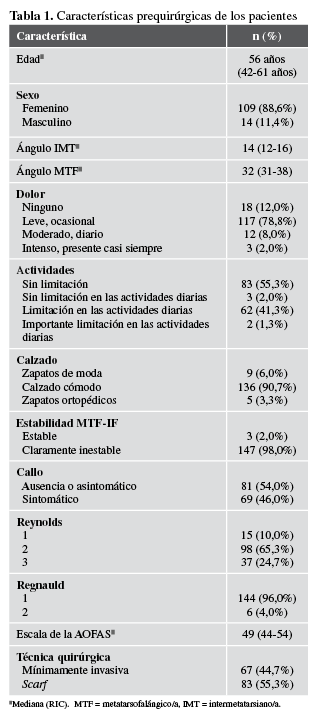 Propia *Mediana (RIC), MTF = metatarsofalángico/a, IMT = intermetatarsiano/a
Propia *Mediana (RIC), MTF = metatarsofalángico/a, IMT = intermetatarsiano/a
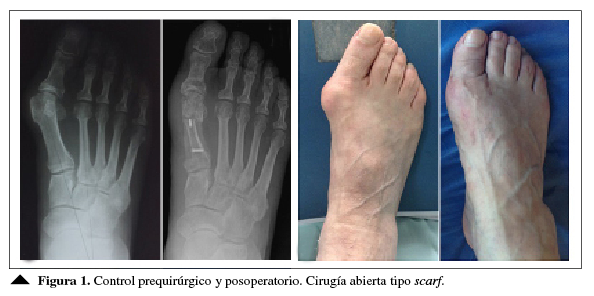 Figura 1
Control prequirúrgico y posoperatorio
Figura 1
Control prequirúrgico y posoperatorio
Cirugía abierta tipo scarf.
Propia
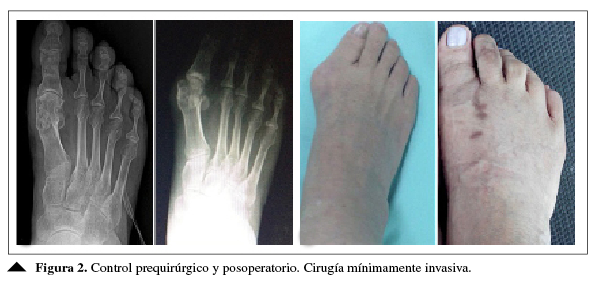 Figura 2
Control prequirúrgico y posoperatorio
Figura 2
Control prequirúrgico y posoperatorio
Cirugía mínimamente invasiva
Propia
Tabla 2
Caracteríaticas prequirúrgicas de los pacientes según, el tipo de procedimiento.
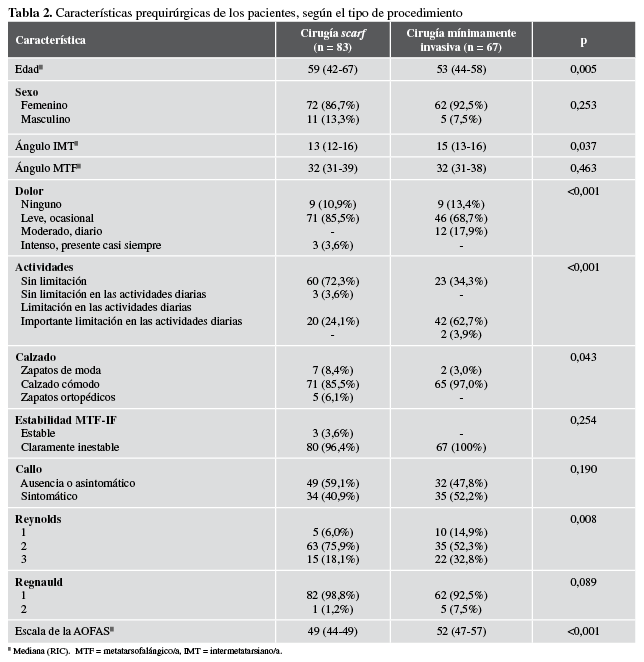 * Mediana. MTF = metatarsofalángico/a, IMT = intermetatarsiano/a.
* Mediana. MTF = metatarsofalángico/a, IMT = intermetatarsiano/a.
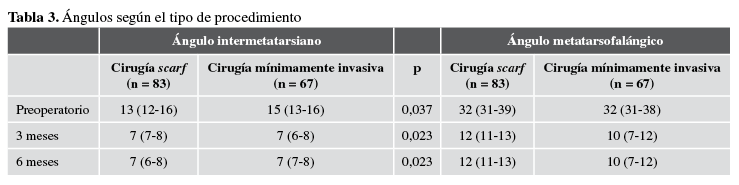
En cuanto al ángulo intermetatarsiano, se halló una diferencia de 2° antes de la cirugía y sui bien se reporta una diferencia estadísticamente significativa entre los dos procedimientos, no es relevante desde la perspectiva clínica. Para el ángulo metatarsofalángico, hubo una diferencia de 2º a los tres y seis meses a favor de la cirugía mínimamente invasiva (Figuras 4 y 5). Este ángulo era similar en ambos grupos, antes de la intervención (Tabla 3).
Por otra parte, al comparar los puntajes de la AOFAS, se encontró una diferencia significativa en el valor prequirúrgico y el valor medido a los tres meses, entre las dos técnicas, resultó levemente mejor con la cirugía mínimamente invasiva, pero no a los seis meses (Tabla 4). Con respecto a las complicaciones, se identificó una infección superficial en cada grupo, que fue tratada con antibióticos orales. Diecisiete (20,5%) pacientes del grupo scarf refirieron molestia asociada al material de osteosíntesis (dolor); en ocho (9,6%) de ellos, se retiró el material. Un paciente del grupo con cirugía mínimamente invasiva tuvo retraso de la consolidación de la osteotomía del primer metatarsiano en unos de los pies. No se observó progresión de artrosis y la corrección de la posición del sesamoideo lateral no presentó diferencias estadísticamente significativas.
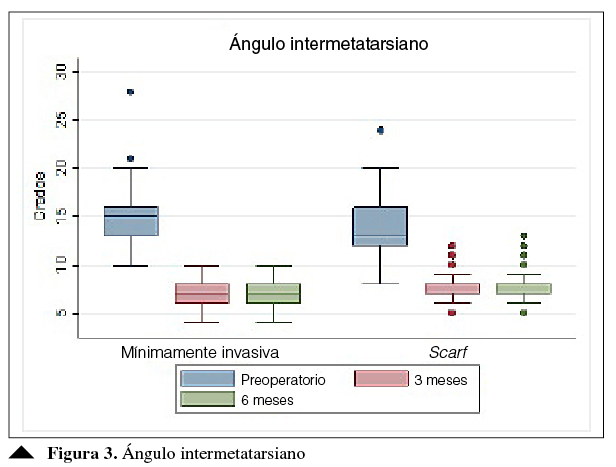 Figura 3
Ángulo intermetatarsiano según el tipo de cirugía
Propia
Figura 3
Ángulo intermetatarsiano según el tipo de cirugía
Propia
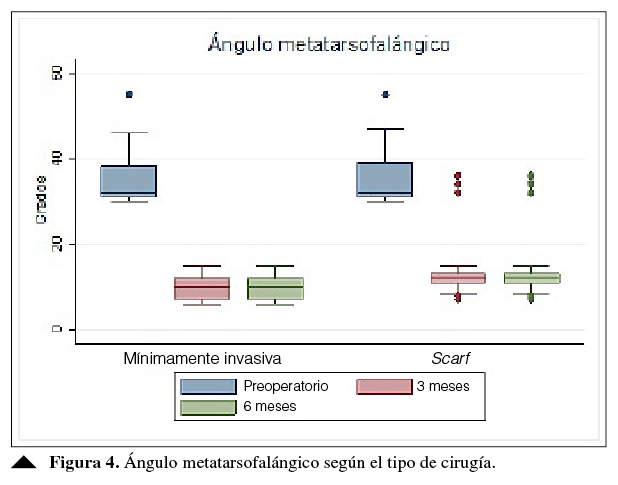 Figura 4
Ángulo metatarsofalángico según el tipo de cirugía.
Propia
Figura 4
Ángulo metatarsofalángico según el tipo de cirugía.
Propia
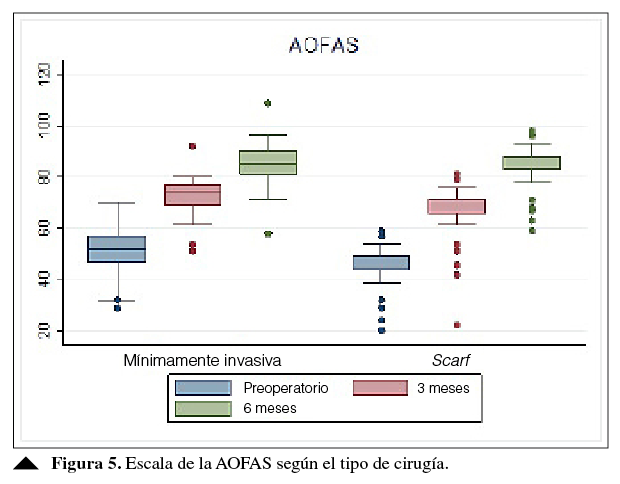 Figura 5
Escala de la AOFAS según el tipo de cirugía.
Figura 5
Escala de la AOFAS según el tipo de cirugía.
Tabla 3
Ángulos según el tipo de procedimiento.
 Propia
Propia
Tabla 4
Escalla de la AOFAS según el tipo de procedimiento.
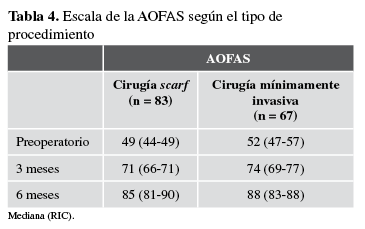 Mediana (RIC)
Mediana (RIC)
Discusión
Actualmente, no se dispone de estudios comparativos aleatorizados prospectivos entre las técnicas no invasivas y los métodos abiertos, lo cual implica una falta de evidencia fuerte a favor del uso de estas técnicas. En una última revisión sistemática, Maffulli concluye en que aún falta evidencia sobre la cirugía mínimamente invasiva del hallux, debido a la heterogeneidad de las series de casos presentados, la falta de reproducibilidad de los estudios, pues la técnica quirúrgica requiere una curva amplia de aprendizaje.18,19
El procedimiento de tipo scarf ha sido eficaz y ha obtenido resultados entre buenos y excelentes en la escala de la AOFAS. También, se han comunicado complicaciones, como infección del sitio operatorio, síndrome doloroso regional complejo, falta de consolidación, consolidación deficiente, impactación dorsal de la cabeza del primer metatarsiano, corrección excesiva y corrección insuficiente.1-4,6-8,17
En ambas cohortes, se utilizó la liberación lateral distal como técnica adyuvante para corregir la deformidad. Se ha descrito cómo este primer paso tiene efecto en la reducción de los ángulos intermetatarsiano y metatarsofalángico. En el estudio de Augoyard, con una cohorte de 40 pacientes, cada uno de los pasos disminuyó el ángulo metatarsofalángico de 29,9º a 11,1º. Por su parte, el ángulo intermetatarsiano, de 1,70º sumado a la capsulorrafia medial más liberación del ligamento suspensorio metatarso-sesamoideo, resultó en una disminución de 3,9º (21% del total); así mismo, la liberación de la banda insercional falángica lo disminuyó en 5,1º (27%) y la resección completa del aductor, 1,5º (8%). El 30% de los sesamoideos se reducen al realizar la primera maniobra, el 60% llega a reducirse con los tres pasos.20
Se ha publicado que la complicación a la cual se debe prestar mayor atención para evitarla en la cirugía mínimamente invasiva es la recidiva de la deformidad, pero no fue nuestra experiencia.6 Weil describe también lesión neurovascular y tendinosa, la lesión neurológica transitoria representó el 12% y la permanente, el 0,5%.9,19
De Prado y cols. comunican una tasa <1% de infecciones; en otras series, la tasa llega al 5%. En todos los casos, hay acortamiento de la longitud del metatarsiano; en el 3%, es clínicamente significativo; la tasa de retraso de la consolidación de las osteotomías oscila entre el 4% y el 8%. Se han reportado quemaduras por aumento de la temperatura de las brocas en el momento de realizar las osteotomías; por este motivo, usamos un protector metálico.20,21
Este tipo de cirugía no invasiva se ha practicado en la corrección de hallux valgus, con un ángulo intermetatarsiano >20º y un ángulo de hallux valgus >40º, según el concepto de Gianini.22 Estudios recientes sugieren como indicación las deformidades leves o moderadas y como contraindicaciones, los estadios severos, artrosis de la articulación metatarsofalángica, hallux rígidos o inestabilidad articular.22
Durante el seguimiento, la escala de la AOFAS mostró una progresión clínica y funcional hacia la mejoría, lo que se refleja en una mejoría significativa de los pacientes, estadísticamente significativa, con una tendencia a ser mayor con la técnica mínimamente invasiva. Las dos técnicas corrigieron la deformidad a valores normales, las mediciones posoperatorias fueron con las dos técnicas y con diferencia estadísticamente en el caso del ángulo metatarsofalángico a los tres y seis meses. Consideramos que esto se debe a que, en el grupo con técnica mínimamente invasiva, se realizó la osteotomía tipo Akin en la falange proximal del primer dedo en todos los casos y, en el grupo de cirugía abierta, solo si se encontraban los criterios antes mencionados.
Respecto a las complicaciones inherentes a cada procedimiento, 17 pacientes del grupo scarf sentían molestia por el material de osteosíntesis. En el otro grupo, se documentó un caso de retraso de la consolidación de las osteotomías que eventualmente consolidó.
Las limitaciones de este estudio fueron su carácter retrospectivo, la dificultad para obtener las imágenes radiográficas, pues muchas no estaban disponibles en formato digital, la falta de datos en la historia clínica y poder contactar a los pacientes para el seguimiento, la falta de homogeneidad de los dos grupos para poder compararlos, asociada a los sesgos de selección en cuanto a la técnica usada.
Conclusiones
Comunicamos una técnica combinada de cirugía mínimamente invasiva y
abordaje percutáneo, que es segura y eficaz para corregir el hallux valgus. Así
mismo nuestra experiencia con la cirugía abierta tipo scarf es buena en esta entidad, como se reporta en la literatura.
Podemos concluir en que el cirujano se debe sentir
Bibliografía
1. Pachón Parrado M. Hallux valgus. Actualización en Patología de Pie y Tobillo, Sociedad Colombina de Cirugía Ortopédica y Traumatología, 2011:11-33.
2. Coughlin MJ, Mann RA. Hallux valgus. En: Coughlin MJ, Mann RA, Saltzman CL (eds). Surgery of the foot and ankle, 8th ed.
3. Kerr J. Scarf-Akin osteotomy correction for hallux
valgus: short-term results from a District General Hospital. J Foot Ankle Surg 2010;49:16-9. doi: https://doi.org/10.1053/j.jfas.2009.07.024
4. Carranza A, Macewira E, Viladot R. Estado actual de la cirugía del hallux valgus. Cursos de Actualización, 37º Congreso Nacional SECOT, Madrid, 2000.
5. Hecht L. Hallux valgus. Med Clin North Am 2014;98:227-32. doi: https://doi.org/10.1016/j.mcna.2013.10.007
6. Oliva F, Longo G, Maffulli N. Minimally invasive hallux valgus correction. En: Maffulli N, Easley M (eds). Minimally invasive surgery of the foot and ankle, New York, NY: Springer; 2011.
7. Akin OF. The treatment of hallux valgus: A new operative procedure and its results. Med Sentinal 1925;33:678-9.
8. Fuhrmann RA, Zollinger-Kies H, Kundert HP. Mid-term results of scarfosteotomy in hallux valgus. Int Orthop 2010;34(7):981-9. doi: https://doi.org/10.1007/s00264-010-0958-z
9. Leemrijse T, Maestro M, Tribak K, Gombault V, Devos Bevernage B, Deleu PA. Scarf osteotomy without internal fixation to correct hallux valgus. Orthop Traumatol Surg Res 2012;98:921-7. doi: https://doi.org/10.1016/j.otsr.2012.07.008
10. Myerson MS. Management of complications after correction of hallux valgus. En: Myerson MS, Kadakia AR (eds) Reconstructive foot and ankle surgery: management of complications, 2nd ed. Philadelphia: Saunders; 2010.
11. Reyes F, Reyes A. Combined miniopen and percutaneous technique for hallux valgus correction: video AAOS 2014, Clínica Universitaria Colombia, Bogotá, Colombia. https://bit.ly/2Awav7T
12. Bauer T. Percutaneous forefoot surgery. Orthop Traumatol Surg Res 2014;100(1 Suppl):S191-S204. doi: https://doi.org/10.1016/j.otsr.2013.06.017
13. Albornoz JC, Machuca M. Cirugía percutánea de hallux valgus: experiencia en 56 casos en la Policlínica Méndez Gimón. Rev Venez Cir Ortop Traumatol 2013;45(1):48-52. http://www.svcot.web.ve/html/detalleContenido.php?id=41
14. Bauer T, Biau D, Lortat-Jacob A, Hardy P.
Percutaneous hallux valgus correction using the Reverdin-Isham osteotomy. Orthop Traumatol Surg Res 2010;96:407-41. doi: https://doi.org/10.1016/j.otsr.2010.01.007
15. Suger G. Minimally-invasive surgery of the forefoot: correction on the first ray. Fuβ&Sprunggelenk 2013;11(2):59-69. doi: https://doi.org/10.1016/j.fuspru.2013.02.008
16. Srivastava S, Chockalingam N, El Fakhri T. Radiographic measurements of hallux angles: a review of current techniques. Foot (Edinb) 2012;20(1):27-31.doi: https://doi.org/10.1016/j.foot.2009.12.002
17. Barouk LS. Scarf and first toe osteotomies in the treatment of hallux valgus. En: Barouk LS. Forefoot reconstruction, 2nd ed. Paris: Springer-Verlag; 2005:19-114.
18. de Prado M, Ripoll PL, Vaquero J, Golano P. Tratamiento quirurgico percutaneo del hallux valgus mediante osteotomias multiples. Rev Ortop Traumatol 2003;47(6):406-16. doi: https://doi.org/10.1016/S1888-4415(03)76145-1
19. Bauer T, de Lavigne C, Biau D, De Prado M, Isham S, Laffenétre O. Percutaneous hallux valgus surgery: a prospective multicenter study of 189 cases. Orthop Clin North Am 2009;40:505-14. doi: https://doi.org/10.1016/j.ocl.2009.05.002
20. Schneider W. Distal soft tissue procedure in hallux valgus surgery: biomechanical background and technique. Int Orthop 2013;37(9):1669-75. doi: https://doi.org/10.1007/s00264-013-1959-5
21. Shahid MS, Lee P, Evans S, Thomas R. A comparative study of bone shortening and bone loss with use of saw blades versus burr in hallux valgus surgery. Foot Ankle Surg 2012;18(3):195-7. doi: https://doi.org/10.1016/j.fas.2011.11.001
22. Giannini S, Ceccarelli F, Bevoni R, Vannini F. Hallux valgus surgery: the minimally invasive bunion correction (SERI). Tech Foot Ankle Surg 2003;2(1):11-20. doi: https://doi.org/10.1097/00132587-200303000-00003
23. Maffulli N, Longo UG, Marinozzi A, Denaro V. Hallux valgus: effectiveness and safety of minimally invasive surgery. A systematic review. Br Med Bull 2011;97:149-67. doi: https://doi.org/10.1093/bmb/ldq027
Información adicional
Nivel de Evidencia: III
Conflicto de intereses:: Los autores no declaran
conflictos de intereses.
Cómo
citar este artículo: Suárez Zarrate JA, Pachon Parrado C, Reyes Copello JF,
Larota CO, Mendoza DE, Uribe Medina JE, Morales Murillo JC, et al. Resultados
de la cirugía mínimamente invasiva y la cirugía abierta tipo scarf para la corrección del hallux valgus
moderado y severo. Estudio
observacional retrospectivo. Rev Asoc
Argent Ortop Traumatol 2018;83(4):233-241. doi: https://doi.org/10.15417/issn.1852-7434.2018.83.4.765













